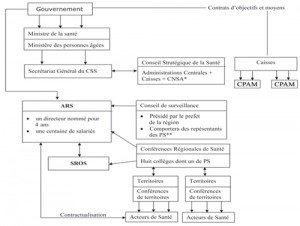
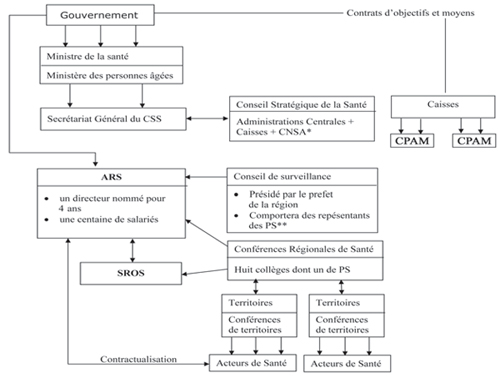
318 – C’est un sujet sur lequel le syndicat est régulièrement interrogé.
Chacun sait que tout patient a droit à la communication de son dossier médical. Ce droit est formalisé dans l’article L.1111-7 du Code de la Santé publique qui précise : « Toute personne a accès à l’ensemble des informations concernant sa santé détenues, à quelque titre que ce soit, par des professionnels et établissements de santé, qui sont formalisées ou ont fait l’objet d’échanges écrits entre professionnels de santé, notamment des résultats d’examen, comptes rendus de consultation, d’intervention, d’exploration ou d’hospitalisation, des protocoles et prescriptions thérapeutiques mis en oeuvre, feuilles de surveillance, correspondances entre professionnels de santé, à l’exception des informations mentionnant qu’elles ont été recueillies auprès de tiers n’intervenant pas dans la prise en charge thérapeutique ou concernant un tel tiers. »
En cas de décès, ce droit peut-être transféré à des membres de la famille, mais dans des conditions plus restrictives qu’il faut connaître.
DEUX GRANDES REGLES
1. L’accès au dossier est limité strictement aux « ayants droit ».
La définition de l’ayant droit a été apportée par l’arrêté du 3 janvier 2007 portant modification de l’arrêté du 5 mars 2004 portant homologation des recommandations de bonnes pratiques relatives à l’accès aux informations concernant la santé d’une personne, et notamment l’accompagnement de cet accès : « Art. 1er – « En ce qui concerne la portée de la qualité d’ayant droit, il s’agit dans tous les cas des successeurs légaux du défunt, conformément au Code Civil, aussi bien dans le secteur public que dans le secteur privé ».
2. Les ayants droit n’ont qu’un accès limité au dossier du défunt, comme le mentionne ce même article L.1111-7 du C.S.P. : « En cas de décès du malade, l’accès des ayants droit à son dossier médical s’effectue dans les conditions prévues par le dernier alinéa de l’article L. 1110-4 ».
Cet article L.1110-4 limite le champ des informations délivrées à trois objectifs : _ • la connaissance des causes de la mort ; _ • la défense de la mémoire du défunt ; _ • la défense des droits des ayants droit.
« Le secret médical ne fait pas obstacle à ce que les informations concernant une personne décédée soient délivrées à ses ayants droit, dans la mesure où elles leur sont nécessaires pour leur permettre de connaître les causes de la mort, de défendre la mémoire du défunt ou de faire valoir leurs droits, sauf volonté contraire exprimée par la personne avant son décès. »
L’article 2 de l’arrêté du 3 janvier 2007 confirme cette restriction : « L’ayant droit qui se trouve dans cette situation a accès aux seuls éléments du dossier médical nécessaires à la réalisation d’un tel objectif ».
SUR LE PLAN PRATIQUE
L’ayant droit doit motiver sa demande
Art. R.1111-7 du C.S.P. : « L’ayant droit d’une personne décédée qui souhaite accéder aux informations médicales concernant cette personne, dans les conditions prévues au septième alinéa de l’article L. 1110-4, doit préciser, lors de sa demande, le motif pour lequel elle a besoin d’avoir connaissance de ces informations ».
Le médecin doit alors : _ • apprécier si cette demande entre bien dans le cadre du champ d’information défini par l’article L.1110-4 du C.S.P. évoqué précédemment ; _ • extraire du dossier les seuls éléments entrant dans ce cadre.
Le médecin doit refuser la communication des informations demandées dans certain cas : _ • si le demandeur n’est pas un « ayant droit » ; _ • si la demande n’entre pas dans le cadre défini par la réglementation ; _ • si le patient décédé avait exprimé son refus de communiquer des informations médicales le concernant ; _ • si les informations mentionnent qu’elles ont été recueillies auprès de tiers n’intervenant pas dans la prise en charge thérapeutique ou concernent un tel tiers.
Toutefois (art. R.1111-7 du C.S.P) : _ • « Le refus d’une demande opposé à cet ayant droit est motivé. » _ • « Ce refus ne fait pas obstacle, le cas échéant, à la délivrance d’un certificat médical, dès lors que ce certificat ne comporte pas d’informations couvertes par le secret médical. »
C’est ainsi, par exemple, qu’en matière d’assurance décès, lorsque le contrat exclue le suicide, il suffit, si on le demande, d’établir un certificat attestant que le décès était de cause naturelle, sans mentionner de diagnostic, ce qui permet à la famille de bénéficier de ses droits sans qu’il soit nécessaire de dévoiler des renseignements confidentiels d’ordre médical.
Délais
Ce sont les mêmes (Art L.1111-7 du C.S.P.) que lorsqu’un patient veut accéder à son propre dossier : _ • dans les huit jours suivant la demande et au plus tôt après qu’un délai de réflexion de quarante- huit heures aura été observé ; _ • deux mois lorsque les informations médicales datent de plus de cinq ans.
Ce délai de huit jours ou de deux mois (art. R.1111-1 du C.S.P. ) court à compter de la date de réception de la demande ; lorsque le délai de deux mois s’applique en raison du fait que les informations remontent à plus de cinq ans, cette période de cinq ans court à compter de la date à laquelle l’information médicale a été constituée.
Sous quelle forme doit se faire la communication des informations ?(art. R.1111-2 du C.S.P.
Au choix du demandeur : _ • soit par consultation sur place, avec, le cas échéant, remise de copies de documents ; _ • soit par l’envoi de copies des documents. Une précision : « Les copies sont établies sur un support analogue à celui utilisé par le professionnel de santé, l’établissement de santé ou l’hébergeur, ou sur papier, au choix du demandeur et dans la limite des possibilités techniques du professionnel ou de l’organisme concerné ».
Vérification de l’identité du demandeur
Art. L.1110-4 du C.S.P « Avant toute communication, le destinataire de la demande s’assure de l’identité du demandeur et s’informe, le cas échéant, de la qualité de médecin de la personne désignée comme intermédiaire ».
Le texte ne précise pas comment le médecin doit apprécier la qualité d’ayant droit, c’est-à-dire d’héritier, quand il s’agit d’un demandeur qu’il ne connaît pas.
Règlement des frais
Art. L.1111-7 du C.S.P. : « La consultation sur place des informations est gratuite. Lorsque le demandeur souhaite la délivrance de copies, quel qu’en soit le support, les frais laissés à sa charge ne peuvent excéder le coût de la reproduction et, le cas échéant, de l’envoi des documents ».
La transmission à une famille d’informations concernant un patient décédé est rarement un acte anodin, surtout quand on ne connaît pas les demandeurs. La loi ne l’autorise que dans certains cas bien définis et impose un choix des documents fournis. Il s’agit donc d’un acte médical (non rémunéré), pour lequel il faut prendre le temps de la réflexion, malgré la brièveté du délai imposé.


 | |Le Manor House, corps principal de la propriété de Groot Constantia. _ Constantia fut la première et la plus grande exploitation viticole d’Afrique du Sud. _ Elle fut séparée ensuite en plusieurs propriétés : Klein Constantia, Constantia Uitsig et la plus grande Groot Constantia.|(gallery)
| |Le Manor House, corps principal de la propriété de Groot Constantia. _ Constantia fut la première et la plus grande exploitation viticole d’Afrique du Sud. _ Elle fut séparée ensuite en plusieurs propriétés : Klein Constantia, Constantia Uitsig et la plus grande Groot Constantia.|(gallery)
 _ Figure 0
_ Figure 0 _ Figure 0 bis
_ Figure 0 bis _ Figure 1
_ Figure 1 _ Figure 2
_ Figure 2 _ Figure 3
_ Figure 3 _ Figure 4
_ Figure 4 _ Figure 5
_ Figure 5 _ Figure 6
_ Figure 6


 (gallery)
(gallery)