347 – Tandis que la HAS a commencé à valider des protocoles de coopérations interprofessionnelles, les médecins libéraux dénoncent une modification du périmètre des professions par l’Etat, via les ARS, et sans concertation avec les dites professions.
L’augmentation des maladies chroniques, le vieillissement de la population et la décroissance de la démographie médicale ces dernières années, poussent à restructurer l’offre de soins dans le sens de son optimisation afin de pouvoir relever les nouveaux défis sanitaires. Parmi les solutions envisagées, celle de la délégation d’un certain nombre de tâches des médecins vers des paramédicaux fait son chemin depuis ces dix dernières années. Après avoir remis, fin 2002, au Ministre de la Santé d’alors, Jean-François Mattei, un rapport sur la démographie médicale, en 2003, Yvon Berland, alors doyen de la faculté de médecine de Marseille, s’est vu confier par le même Ministre une nouvelle mission portant sur la « Coopération des professions de santé : le transfert de tâches et de compétences ». Elle fut suivie en 2006 par un nouveau rapport du même doyen Berland portant sur cinq expérimentations qui avaient été mises en œuvre en 2004 suivant un cahier des charges élaboré par le ministère de la Santé. L’évaluation de ces cinq expérimentations a montré la faisabilité de cette coopération de délégation de tâches entre professionnels de santé sans dégradation de la qualité des soins et souvent même avec une amélioration. Enfin, en 2010, la loi HPST a marqué une étape décisive. Son article 51 instaure en effet que « par dérogation, les professionnels de santé peuvent s’engager, à leur initiative, dans une démarche de coopération ayant pour objet d’opérer entre eux des transferts d’activités ou d’actes de soins ou de réorganiser leur mode d’intervention auprès du patient ». Le même article prévoit que « les professionnels de santé soumettent à l’Agence Régionale de Santé (ARS) des protocoles de coopération », que « le directeur général de l’ARS autorise la mise en œuvre de ces protocoles par arrêté pris après avis conforme de la HAS », et que « la HAS peut étendre un protocole de coopération à tout le territoire national ».
Les dérives de l’article 51 de la loi HPST
La HAS a commencé à statuer sur des protocoles adressés par des ARS, et à rendre ses avis pour certains d’entre eux. Et certaines organisations syndicales de médecins libéraux crient au scandale. « Délégation de tâches ou dépeçage de compétences ? » s’interroge le SML. Dans une lettre à Xavier Bertrand, Michel Chassang, le président du Centre National des Professions de Santé (CNPS), alerte le ministre sur le fait que pour certaines des 35 expérimentations qui sont en train de voir le jour dans quatorze régions, « aucune des professions concernées n’avait été seulement consultée par les ARS », « sans qu’aucune condition de formation professionnelle n’ait été vérifiée et sans qu’aucune profession n’ait son mot à dire ». Peu soupçonnables d’être hostiles à la délégation de tâches, les cardiologues libéraux s’émeuvent eux aussi. Le Syndicat National des Spécialistes des Maladies du Cœur et des Vaisseaux (SNSMCV) « dénonce les dérives de l’article 51 de la loi HPST » et « s’étonne de l’avis favorable accordé par la HAS à certaines spécialités pour la réalisation d’acte dont ce n’est pas la pratique habituelle » (délégation de réalisations des échodopplers vasculaires par des radiologues à des manipulateurs radio par exemple ndlr). Le SNSMCV réaffirme son soutien aux protocoles de coopération interprofessionnelle, « dont il a été à l’initiative et à l’origine des premières expériences. Il en conçoit l’opportunité, mais uniquement si elle émane de la spécialité via le Conseil national professionnel de cardiologie (CNPC) ». Le syndicat des cardiologues réclame donc « l’arrêt immédiat des protocoles en cours d’élaboration et la modification urgente de la loi Bachelot sur ce point ».
Une modification de la loi HPST (seule une autre loi peut en modifier une autre), les médecins libéraux ne doivent pas l’espérer. Interpellé sur ce sujet lors du congrès du SML qui s’est tenu récemment à Toulouse, Xavier Bertrand l’a signifié assez clairement. Tout au plus s’est-il engagé à « revoir personnellement toutes les listes d’expérimentations » validées par la HAS. « Attention, danger, une compétence ne se transfère pas, si ces expérimentations commencent à mal partir, cela ne marchera pas », a mis en garde le ministre.
En fait, tout est affaire de vocabulaire. Quand la loi dit que « les professionnels de santé peuvent s’engager, à leur initiative, dans une démarche de coopération », les libéraux veulent que ce soit la « profession » dûment représentée dans toutes ses composantes qui choisisse de s’engager. Validé par la HAS, le protocole transmis par l’ARS de PACA, et qui porte sur « la réalisation d’une ponction médullaire en crête iliaque postérieure à visée diagnostique ou thérapeutique par une infirmière » est un de ceux que le CNPS dénonce comme n’ayant fait l’objet d’aucune consultation de la profession. Directeur adjoint de l’ARS PACA, Norbert Nabet s’étrangle : « L’Institut Paoli Calmette (IPC), spécialisé dans la cancérologie, nous a soumis un protocole qui correspond à la volonté des professionnels de santé, médecins et infirmières, et qui répond à un besoin. Il est en conformité avec les critères d’exigence requis, nous avons convenu d’un suivi et des modalités d’évaluation et l’avons transmis à la HAS qu l’a validé. Les ARS ne fabriquent pas de protocoles dans leur coin, elles répondent à la sollicitation de professionnels qu’elles aident à réaliser leurs projets. Il faut laisser l’initiative aux gens qui ont le professionnalisme pour le faire. L’IPC en en train de former les infirmières volontaires pour cette expérimentation qui présente toutes les garanties voulues. »
Deux protocoles en radiologie illustrent aux aussi cette différence d’interprétation du texte de loi. Le premier est porté par le Conseil national professionnel de radiologie regroupe les quatre composantes de la profession SFR, le CERF, la FNMR et la SRH, d’où son appellation de « G4 ». « Il s’agit d’un protocole permettant à des manipulateurs en radiologie d’acquérir des images en échographie, sous le contrôle d’un radiologue qui assure, lui, la validation et l’interprétation de l’examen, et en assume la responsabilité médico-légale, explique Jean-Luc Dehaene, président de la FNMR de la région Nord-Pas-de-Calais et membre du GA. Ce protocole est basé essentiellement sur l’inscription des manipulateurs au DU d’échographie pour une formation ciblée sur des points très précis et limités de l’échographie. Nous sommes en attente de l’agrément de la HAS, et il n’y a a priori pas d’obstacle à ce qu’il soit avalisé. » Un autre protocole de même nature porté par le CHU de Rouen et l’ARS de Haute-Normandie – mais pas par le CNPR – a déjà reçu l’avis favorable de la Haute Autorité de Santé. Loin de tout esprit polémique, Jean-Luc Dehaene se contente de souligner « le dilemme de l’article 51 ». « N’importe qui peut déposer un protocole qui peut être validé par la HAS sans qu’il y ait un accord unanime de la profession », regrette-t-il.
Ce n’est pas la seule ambiguïté qui entoure les coopérations interprofessionnelles. Le sujet de la responsabilité en présente une autre. Quand Jean-Luc Dehaene dit que le médecin radiologue est assume la responsabilité de l’acte délégué, Norbert Nabet estime, lui, que le professionnel de santé qui réalise par délégation et volontairement un acte pour lequel il a été formé en est responsable.
La réécriture de la loi HPST n’est peut-être pas à l’ordre du jour, mais il faudra bien pourtant clarifier un certain nombre de points si l’on veut que les coopérations interprofessionnelles se développent en France. Sinon, « cela ne marchera pas », comme dit Xavier Bertrand.
Les cardiologues pionniers
Dès l’année 2000 dans son Livre blanc, le SNSMCV avait fait de la délégation de tâches une de ses dix propositions pour l’avenir de la cardiologie libérale. Elle s’exercerait entre un cardiologue « chef d’équipe » et des paramédicaux formés aux techniques de l’échographie, du doppler vasculaire, de la rythmologie, ainsi qu’à l’éducation thérapeutique du patient et au suivi des maladies chroniques. « Ces propositions ont donné lieu à la création d’un Groupe de réflexion réunissant les cardiologues des secteurs public et privé, et dont les travaux ont abouti à un consensus sur la délégation de tâches », se souvient Christian Aviérinos, à l’époque président du SNSMCV. Dans le numéro 260 du Cardiologue, lui-même Jean-Claude Daubert, coordonnateur du Groupe de réflexion, alors vice-président de la SFC, et Michel Komajda, alors président de la SFC, ont signé un article dans lequel ils développaient le projet : « Il n’y aurait pas de rémunération spécifique par l’Assurance Maladie. L’objectif est de libérer le médecin cardiologue d’un temps devenu plus précieux, pour se recentrer sur des activités cliniques prioritaires. Cette aide technique serait optionnelle. Sa mise en place définitive ne pourrait débuter qu’après une phase d’expérimentation dans des hôpitaux et de grands cabinets libéraux, volontaires. »
« Nous avons exposé cette proposition à Yvon Berland, puis, Geneviève Derumeaux et moi, nous sommes allés soumettre un projet d’expérimentation à Jean-François Mattei. La délégation de tâche en échographie a donné lieu à deux expérimentations en 2008, l’une à Lyon, l’autre à Marseille à l’hôpital de La Timone avec Gilbert Habib, qui ont toutes les deux été concluantes. »
« Le protocole était identique dans les deux cas ; à Marseille, l’acte était réalisé par une infirmière, c’était un manipulateur en électroradiologie à Lyon, précise Geneviève Derumeaux, présidente de la SFC, qui a mené l’expérimentation à Lyon. L’objectif était de tester la faisabilité d’acquisition d’images et la reproductibilité des mesures, auprès de patients présélectionnés dans un premier temps, puis auprès de patients tout-venant ensuite. Le résultat a été un succès, puisqu’au terme de six mois de formation, la partie technique de l’examen était réalisable par un non-médecin. La HAS a conduit l’évaluation et conclut positivement à l’expérimentation. » Une évaluation sociologique mesurant l’indice de satisfaction des acteurs de santé a montré la satisfaction générale des médecins comme des techniciens, à Lyon comme à Marseille, chez Gilbert Habib. « Il semblait donc logique de proposer la reconduite de ce protocole, explique Geneviève Derumeaux. Son élaboration a été assez longue, car nous voulions l’adhésion de toutes les composantes de la profession, du groupe des paramédicaux de la SFC et du Conseil national professionnel de cardiologie. Nous attendons l’avis de la HAS dans les jours qui viennent, et si cet avis est positif, ce protocole pourrait être proposé comme modèle aux autres ARS. »
Vers des nouveaux métiers en santé
Au printemps de cette année, Laurent Hénart, député de Meurthe-et-Moselle, a rendu à Xavier Bertrand, qui le lui avait demandé, un rapport « relatif au nouveaux métiers en santé de niveau intermédiaire ». Yvon Berland, président de l’Observatoire Nationale de la Démographie des Professions de Santé (ONDPS), faisait partie de cette mission. Interrogé par Le Cardiologue (voir notre numéro 340), il déclarait notamment : « Dans les domaine de la rythmologie et de l’ECG, par exemple, rien n’empêche, à partir des métiers existants, l’émergence d’un nouveau métier, de niveau Bac + 5. » Yvon Berland avait sûrement lu le Livre blanc du SNSMCV de 2000 qui proposait « la création d’un nouveau métier de technicien en cardiologie » qui pourrait, par délégation de compétence, assurer la réalisation d’actes techniques standardisés à visée diagnostique (en particulier l’échographie cardiaque et vasculaire), sous le contrôle du médecin cardiologue qui en assurerait la validation et l’interprétation. La création de ce nouveau métier imposerait une formation spécifique dans une école agréée, sanctionnée par un diplôme national à l’exemple de ce qui existe en imagerie médicale pour les manipulateurs d’électroradiologie (MER).
Entretien Rémy Bataillon
« Mieux accompagner l’élaboration des protocoles »
Le Dr Rémy Bataillon, directeur adjoint de la qualité et de la sécurité des soins et Chef de service de l’évaluation et de l’amélioration des pratiques à la HAS, dresse un bilan et tire les enseignements de l’instruction des premiers protocoles de coopération qui lui ont été soumis.
Quel est le rôle de la haute autorité de santé au regard des coopérations interprofessionnelles ?
Rémy Bataillon : La loi attribue à la HAS deux compétences, celle de délivrer un avis sur les protocoles de coopération avant leur autorisation par l’Agence régionale de santé, et celle d’étendre certains protocoles à tout le territoire national. Avant de rendre son avis, la HAS veille à ce que les protocoles de coopération garantissent une prise en charge de qualité et une maîtrise des risques inhérents à cette nouvelle prise en charge des patients. A cette fin, la HAS a mis au point un certain nombre d’outils – guides méthodologiques, grille de modèle de protocoles téléchargeables sur le site de la HAS – qui sont à la fois une aide pour les professionnels de santé et un support pour l’instruction des protocoles.
Quel bilan pouvez-vous dresser de l’instruction des premiers protocoles ?
R. B. : Depuis qu’elle a reçu les premières saisines officielles des ARS au printemps dernier, la HAS en a traité 34 dont 7 ont, à ce jour, reçu un avis favorable avec réserves, les autres étant en cours d’instruction, à l’exception d’un seul protocole qui a reçu un avis défavorable. Par ailleurs, 35 protocoles ont été accompagnés, le plus souvent sous la forme d’une lecture technique, avant saisine officielle par l’ARS. D’ores et déjà, certaines difficultés récurrentes ont pu être repérées. Il apparaît que la définition des actes dérogatoires n’est pas toujours simple. Il semble difficile aux professionnels de terrain de définir seuls le contenu et la durée de la formation permettant au délégué d’intervenir en lieu et place du délégant. La procédure de gestion des risques et l’analyse des événements indésirables sont souvent décrites de façon incomplète. La pertinence de nombreux indicateurs présents dans les protocoles n’est pas toujours claire. Concernant l’information des patients, ses modalités ne sont pas toujours précisées, de même que n’est pas toujours évoquée la possibilité de son refus. Enfin, les protocoles manquent parfois de précision sur le respect des bonnes pratiques et la manière dont leur évolution sera prise en compte.
Comment la HAS envisage-t-elle d’améliorer les choses ?
R. B. : Ce premier bilan a mis à jour une triple nécessité. Tout d’abord, la HAS s’est organisée afin de consacrer plus de ressources à l’accompagnement des ARS et des promoteurs dans cette phase de montée en charge, et à cette fin une réunion a été réalisée par le ministère avec l’ensemble des ARS. Dans un souci d’une meilleure transparence et une plus grande efficacité, la HAS interroge systématiquement durant l’instruction les conseils de l’ordre des professions concernés, s’ils existent, et les conseils nationaux professionnels.
Ensuite, tirant les enseignements de cette première période, la HAS a engagé une révision des supports et du modèle de protocole, l’objectif étant de guider pas à pas la démarche des professionnels en mettant l’accent sur les points faibles constatés, notamment la gestion des risques, l’information des patients et les indicateurs. Enfin, il est nécessaire de donner une impulsion nationale. Cette impulsion reposera sur la détection des projets d’intérêt national qui correspondraient, par exemple, à des projets portés simultanément par plusieurs équipes de terrain et auront vocation à être portés par le conseil national professionnel de spécialité. Ces projets seront sélectionnés sous la responsabilité du ministère de la Santé, et feront l’objet d’un cahier des charges national pour faciliter leur appropriation par les professionnels.

 Michel Chassang : C’est un PLFSS régressif, avec un ONDAM passant du taux de 2,8 % prévu à celui de 2,5 %, et c’est un PLFSS de rigueur durable, puisqu’il est établi pour cinq ans. Cela représente 500 millions d’euros d’économies supplémentaires, dont je constate, une fois de plus, l’inéquitable répartition, puisque l’effort exigé sur les soins de ville s’élève à presque 400 millions d’euros, 380 millions très exactement, c’est-à-dire quatre fois plus que ce qui est demandé à l’hôpital. Les honoraires des radiologues, anesthésistes et médecins nucléaires accusent une nouvelle baisse de 60 millions d’euros – venant s’ajouter aux 100 millions prévus dans la première mouture du PLFSS – et les cardiologues vont y passer aussi. Pourquoi ces quatre spécialités, et pourquoi uniquement les médecins libéraux ? A ce train, nous n’aurons bientôt plus de médecine de ville en France ! Si tel est l’objectif du Gouvernement, il faut qu’il le dise et qu’il assume clairement son choix.
Michel Chassang : C’est un PLFSS régressif, avec un ONDAM passant du taux de 2,8 % prévu à celui de 2,5 %, et c’est un PLFSS de rigueur durable, puisqu’il est établi pour cinq ans. Cela représente 500 millions d’euros d’économies supplémentaires, dont je constate, une fois de plus, l’inéquitable répartition, puisque l’effort exigé sur les soins de ville s’élève à presque 400 millions d’euros, 380 millions très exactement, c’est-à-dire quatre fois plus que ce qui est demandé à l’hôpital. Les honoraires des radiologues, anesthésistes et médecins nucléaires accusent une nouvelle baisse de 60 millions d’euros – venant s’ajouter aux 100 millions prévus dans la première mouture du PLFSS – et les cardiologues vont y passer aussi. Pourquoi ces quatre spécialités, et pourquoi uniquement les médecins libéraux ? A ce train, nous n’aurons bientôt plus de médecine de ville en France ! Si tel est l’objectif du Gouvernement, il faut qu’il le dise et qu’il assume clairement son choix.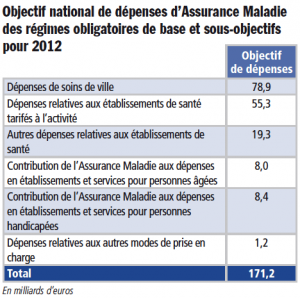

 (gallery)
(gallery)


 Pr Michel Chauvin _
Pr Michel Chauvin _