351 – Sans être sur le devant de la scène au cours de la campagne pour l’élection présidentielle, au même titre que la crise financière ou le chômage, le thème de la santé a pris de l’importance au fil des semaines. Rarement abordé d’emblée par les candidats, il a le plus souvent fait sont apparition dans leur discours électoral à l’occasion de révélations médiatiques sur des dépassements d’honoraires prohibitifs ou les déserts médicaux s’installant en France. D’où l’impression d’ailleurs que les candidats prennent position de façon fragmentaire sur tel ou tel problème, plus qu’ils n’ont vraiment une politique de santé mûrement élaborée et faisant partie intégrante de leur programme de gouvernement pour la France. Cela n’est après tout que le reflet d’un constat fait de septennat en quinquennat : ce qui manque le plus cruellement à la France en matière de santé, c’est… une réelle politique de santé construite, cohérente. A cet égard, il n’est pas sans signification que la santé ait eu, au gré des gouvernements successifs, un ministère à part entière ou un simple secrétariat.
Nous avons essayé de résumer pour nos lecteurs les propositions que font les candidats pour régler les principaux « dossiers » santé que le futur locataire de l’Elysée ne manquera pas de trouver en accédant à la magistrature suprême, accompagnées des déclarations de leurs conseillers santé (1).
Accès aux soins
Nicolas Sarkozy
– Relever le numerus clausus.
– Créer des maisons de médecins libéraux proches des hôpitaux pour assurer les urgences du quotidien et désengorger ainsi les urgences hospitalières.
– Mieux rémunérer les médecins acceptant de s’installer dans des zones médicalement sous-dotées.
François Hollande
– Le relèvement du numerus clausus peut être souhaitable.
– Fixer à 30 min le délai maximum d’accès aux soins d’urgence.
– Pas de contrainte sur les professionnels de santé.
– Instaurer un plan d’urgence pour l’installation des jeunes médecins comprenant des incitations financières, un accompagnement administratif, et favorisant des projets médicaux susceptibles de les accueillir.
– Limiter le conventionnement en secteur 2 dans les zones médicalement surdotées.
– Doter tous les centres hospitaliers d’un centre d’IVG.
François Bayrou
– Créer des dispensaires adossés aux pharmacies dans les territoires sous-dotés.
– Instaurer les services médicaux de proximité, en amont des plateaux techniques hospitaliers pour les urgences, la maternité et les soins ambulatoires.
– Mettre en place une astreinte partagée entre public et privé.
– Redéfinir les numerus clausus par négociation, contractuellement, en fléchant un certain nombre de postes vers des affectations temporaires là où les besoins sont les plus grands.
Marine Le Pen
Rétablir l’égalité d’accès aux soins entre les différents territoires, et pour cela :
– Supprimer les très petites structures ne pratiquant pas assez d’actes pour assurer qualité et sécurité suffisantes.
– Sauvegarder les structures de taille moyenne avec un personnel de très grande qualité.
– Réserver aux CHU la prise en charge des cas les plus lourds et les plus complexes.
– Intégrer dans la formation des professionnels de santé un stage sur le terrain.
– Supprimer l’AME.
Jean-Luc Mélanchon
– Augmenter le numerus clausus dans l’objectif de sa suppression.
– Doter tous les bassins de vie d’équipements publics de santé en rapport avec leur population.
– Favoriser la mise en réseau des hôpitaux entre eux et avec la médecine de ville.
– Assurer la promotion des centres de santé.
– Faire bénéficier toute personne résidant en France d’un accès aux soins inconditionnel et universel, quels que soient leurs revenus ou leur situation administrative au regard du séjour.
– Mettre fin en priorité aux fermetures et démantèlements d’hôpitaux, de maternités, de centres de soins et d’IVG.
– Garantir l’accès gratuit à la contraception et à l’IVG.
Professionnels de santé
Nicolas Sarkozy
– Liberté d’installation maintenue.
– Développer un mode de rémunération reposant sur le paiement à l’acte, le paiement au forfait pour certaines activités (prévention, recherche épidémiologique…) et certaines pathologies, et une rémunération sur objectifs de santé publique.
– Mise en place du secteur optionnel.
– Limitation des dépassements d’honoraires.
– Affermir le pacte conventionnel.
– Renforcer la place du pharmacien dans le système de soins (bon usage, ETP).
– Enrichir la formation initiale par la coordination interprofessionnelle, la pertinence des actes, la démarche qualité et la pédagogie vis-à-vis des patients, et par l’introduction des sciences économiques et sociales dans le cursus.
– Développer les passerelles entre les différents métiers de la santé.
François Hollande
– Pas de politique de contrainte envers les professionnels.
– Lutter contre les dépassements d’honoraires.
– Compléter le paiement à l’acte par une part forfaitaire.
– Maintenir la rémunération et les missions de l’officine.
– Limiter le conventionnement en secteur 2 dans les zones médicalement surdotées.
François Bayrou
– Préserver la liberté d’installation.
– Instaurer une prise en charge forfaitaire pour certaines maladies chroniques et dans les missions de prévention en lien avec l’appréciation des pratiques.
– Refuser le paiement à la performance d’une logique purement « business ».
– Mise en place d’un contrat de bonne pratique.
– Suppression des stabilisateurs économiques relatifs aux conventions.
Marine Le Pen
– Eviter les dépassements d’honoraires excessifs en secteur 2, et les plafonner en concertation avec les représentants des médecins.
Jean-Luc Mélanchon
– Lancement d’un programme de formation de toutes les disciplines de la santé, libéré de l’influence de l’industrie pharmaceutique.
– Redéfinir une nouvelle convention médicale remettant en cause, notamment, les dépassements d’honoraires, et créant de vraies incitations à l’installation (financières, techniques, aide à l’installation, à l’équipement…).
Etablissements de santé
Nicolas Sarkozy
– Moduler la tarification en fonction de critères de pertinence des actes.
– Mise en place d’un système de bonus/malus pour moduler l’application des tarifs prévus.
– Instauration de mécanismes collectifs d’intéressement.
– Maintien de la convergence tarifaire.
François Hollande
– Réformer la tarification en mettant fin au principe de convergence tarifaire entre public et privé, et en redéfinissant le financement de l’hôpital public pour l’adosser à d’autres critères que la seule activité.
François Bayrou
– Développer l’hospitalisation à domicile et le maintien à domicile.
– Réviser la loi HPST pour passer d’une logique gestionnaire et administrative à une construction en réseau sur le territoire.
Marine Le Pen
– Prévenir toute nouvelle augmentation du forfait hospitalier.
Jean-Luc Mélanchon
– Abrogation de la loi Bachelot et de la loi de 2003 instaurant la tarification à l’activité.
– Suppression du forfait hospitalier.
– Investissement massif pour redonner à l’hôpital public les moyens nécessaires à une politique de santé de qualité.
Financement de la santé / Dépenses de santé
Nicolas Sarkozy
– Organisation d’Etats généraux des dépenses de santé pour redéfinir ce qui relève de la solidarité nationale, des régimes complémentaires et de l’effort individuel.
– Mise en place de la TVA sociale.
– Rééquilibrage de l’ONDAM en faveur de la médecine ambulatoire.
– Après retour à l’équilibre, proposer de nouvelles réponses pour la prise en charge des soins dentaires et des lunettes.
François Hollande
– Ouvrir le débat sur la place et le rôle des organismes complémentaires, en renforcement du régime obligatoire qui reste le socle incontournable de notre protection sociale.
– Rapprocher la CSG et l’impôt sur le revenu.
– Engager une généralisation du tiers payant.
François Bayrou
– Equilibrer les régimes de Sécurité Sociale.
– Rééquilibrage de l’ONDAM en faveur des soins de ville.
– Mise en place des ORDAM.
– Examiner l’exemple du régime complémentaire Alsace-Moselle (mutuelle universelle).
– Proposer un bouclier santé qui pourrait être financé en gérant autrement l’argent consacré aujourd’hui à l’aide à l’acquisition d’une complémentaire santé.
Marine Le Pen
– Réformer en profondeur la Sécurité Sociale.
– Prohiber toute nouvelle taxation des mutuelles.
Jean-Luc Mélanchon
– Remboursement intégral à 100 % des frais de santé couverts par la Sécurité sociale, y compris les lunettes et les soins dentaires.
– Suppression des forfaits et franchises médicales.
– Orienter principalement les mutuelles sur les questions de prévention.
– S’intéresser au régime Alsace-Moselle.
Verbatim
Pr Philippe Juvin, député européen, responsable d’une cellule d’experts en santé à l’UMP (*)
« Le numerus clausus doit être augmenté pour deux raisons. La première est qu’un médecin qui sort de l’université n’est pas un médecin actif temps plein immédiatement. La seconde est qu’il faut mettre un terme au gâchis que constitue la première année de médecine, cette année folle, dure et injuste. »
« En cinq ans, nous avons tenté de redonner un sens à un système de santé éclaté, cloisonné et trop hospitalo-centré. La loi HPST y a participé. Nous avons tenu l’Ondam à qualité des soins constant. Pour les cinq ans à venir, nous voulons tenir ce sens politique que nous avons voulu donner. Il n’y a pas de « grand soir » dans la santé. Les dépenses de santé doivent continuer à être tenues. Le système est plein de marges de manœuvre : sur les transports médicaux, à l’hôpital qui n’a pas pris le virage de la chirurgie ambulatoire, etc. Les marges de manœuvre sont dans les détails. Il faut donc rechercher l’efficience, dont les plus grosses marges sont à l’hôpital public. »
« Il faut former une génération de gens prêts à faire fonctionner le système des ARS. Nous sommes dans un pays qui a fait une révolution avec des dirigeants qui doivent comprendre qu’il y a eu une révolution. L’ARS ne peut fonctionner que si elle est éclairée par des avis multiples. La culture est encore trop administrative dans les agences. »
« Concernant les augmentations de tarifs, il faut bien voir que l’enveloppe est fermée ! Mettons-nous autour d’une table et voyons ensemble pour quels actes une revalorisation du tarif opposable s’impose en contrepartie d’une révision à la baisse d’autres actes. Tout cela à enveloppe constante. »
« Nous allons vers la fongibilité depuis quelques années. L’étape suivante est la régionalisation des dépenses de santé qui permettra de dégager des marges et d’aller vers la fongibilité. »
(*) Les propos de Philippe Juvin ont été recueillis par Le Cardiologue.
Marisol Touraine, Députée d’Indre-et-Loire, Présidente du Conseil général d’Indre-et-Loire, secrétaire nationale du PS , responsable du « pôle social » (*)
« Nous ne croyons pas aux méthodes coercitives. La réorganisation de notre système doit se faire à partir de la médecine de premier recours. Pour cela, nous prônons un investissement important dans des pôles pluridisciplinaires, des maisons pluridisciplinaires, et pourquoi pas, dans certains lieux, des centres de santé. »
« Concernant le rééquilibrage de l’ONDAM en faveur de la médecine ambulatoire, il est bien évident que certaines ressources aujourd’hui affectées aux urgences hospitalières pourraient être employées en ville, pour mieux prendre en charge les personnes âgées, par exemple. »
« Nous sommes très prudents concernant d’éventuels ORDAM. Qui dit ORDAM dit péréquation, car on doit être soigné partout pareil. Même si des politiques territoriales de santé sont nécessaires en fonction des spécificités régionales. Mais il ne faut pas ouvrir la porte à la régionalisation des principes mêmes de notre système de santé. »
« Les ARS sont l’instrument de régionalisation d’une politique nationale. Nous ne sommes pas opposés aux ARS, mais elles sont aujourd’hui des machines administratives, elles ne sont pas porteuses de projets. C’est un bon instrument qui fonctionne mal, et beaucoup de choses doivent être revues. »
« Nous n’avons pas d’approche idéologique de la médecine libérale. La réalité du système de soins français est qu’il fonctionne avec des salariés et des libéraux. Nous n’avons aucune volonté de changer cela ! Si la réponse est apportée aux besoins de santé d’une population, le problème libéral ou pas ne se pose pas. Mais comment inciter les médecins libéraux à s’installer là où c’est nécessaire ? Si aucune solution n’est trouvée, l’Etat doit bien apporter des réponses. »
(*) Les citations de Marisol Touraine sont tirées de ses déclarations lors de la journée organisée par le CNPS le 15 mars dernier sur les programmes santé des candidats à l’élection présidentielle.
Dr Geneviève Darrieussecq, Maire de Mont-de-Marsan (Landes), conseiller santé au Modem (*)
« La convention médicale est un contrat qui doit évoluer régulièrement dans le respect du contrat signé. La convention doit être sanctuarisée, et le Parlement doit s’occuper d’autre chose. »
« Quand on signe un contrat, il est applicable immédiatement. Nous nous engageons à supprimer les stabilisateurs économiques. »
« Nous sommes favorables à l’instauration d’ORDAM fixés en fonction de l’évaluation des besoins de chaque région, l’Etat ne faisant que veiller à ce qu’aucune région ne soit défavorisée. Mais il faut responsabiliser les acteurs de terrain dans la disposition d’une enveloppe. »
« Les médecins libéraux peuvent avoir une place plus importante qu’ils ne l’ont dans le système de santé et assumer un certain nombre de tâches dont les hôpitaux doivent être dégagés. Cela ne peut évidemment pas se faire avec des enveloppes similaires et un rééquilibrage de l’ONDAM est à opérer en faveur de la médecine de ville. »
« Les pharmacies sont bien organisées pour un maillage complet du territoire. Y adosser des maisons médicales pluridisciplinaires dans la plus grande ville du canton – l’échelon pertinent – semble une solution satisfaisante au problème d’accès aux soins. »
(*) Les citations de Geneviève Darrieussecq sont tirées de ses déclarations lors de la journée organisée par le CNPS le 15 mars dernier sur les programmes santé des candidats à l’élection présidentielle.
Le programme du LEEM
Pour « relever le défi français de l’innovation et de la sécurité », le LEEM fait quatre propositions.
Il s’agit tout d’abord de « développer une politique de coopération scientifique entre recherche publique et recherche privée ». Pour cela, il faudrait définir des priorités d’investissements de recherche sur les grands enjeux de santé publique (cancer, sida, maladies inflammatoires et génétiques…), et accroître la place de la France en Europe, notamment par des programmes partenariaux de développement d’essais cliniques sur cinq ans. En second lieu, et pour asseoir notre dynamisme industriel, on doit « soutenir la production industrielle en France, en réussissant la mutation de la production pharmaceutique et le développement des biotechnologies ». Et donc, à la fois maintenir une production de médicaments issus de la chimie ancrée dans le territoire et pourvoyeuse d’emplois, et accélérer la création de plate-formes de production de lots cliniques de biomédicaments, notamment par les PME.Pour assurer une cohérence stratégique, il importe de « garantir la cohérence entre politique de régulation du médicament et politique d’attractivité ». La tenue régulière du Conseil stratégique des industries de santé favoriserait une réflexion partagée entre les pouvoirs publics et les industriels. Le LEEM plaide pour une rénovation de la politique conventionnelle prenant mieux en compte les enjeux de recherche et de politique industrielle, et une adaptation des procédures et structures d’accès au marché en cohérence avec l’évaluation européenne, et valorisant l’apport technologique et économique du médicament.Enfin, pour une confiance partagée, le LEEM veut « installer la responsabilité et la transparence au cœur du système », et pour cela « impliquer tous les acteurs et travailler ensemble pour un “juste usage” du médicament ». Là, les industriels revendiquent de « participer aux actions de sensibilisation des patients et de leurs proches sur les comportements responsables ». Une « éducation thérapeutique du patient » en quelque sorte dont on les a toujours écartés jusqu’à présent. Le LEEM propose aussi un « rendez-vous citoyen » périodique pour « déployer une véritable pédagogie de la réalité du médicament et la compréhension de sa valeur thérapeutique et sociale ».
Les 12 travaux de l’UMESPE
En mars dernier, l’UMESPE a consacré une journée à la présentation de son programme pour « renforcer la médecine spécialisée libérale ». Le programme de l’Union des MEdecins SPEcialistes confédérés tient en 12 « priorités ».
Rééquilibrer les moyens en faveur des soins de ville qui ne doivent plus être la variable d’ajustement des déficits de l’hôpital public. Pour faire face aux sorties précoces d’hôpital et aux suites d’hospitalisations ambulatoires, mais aussi réduire le nombre des hospitalisations et limiter le recours inapproprié aux urgences hospitalières, les spécialistes de ville ont besoin de moyens supplémentaires.
Valoriser les spécialités cliniques en concrétisant rapidement la CCAM clinique prévue par la convention. La seule solution pour dégager les moyens supplémentaires nécessaires ci-dessus cités. « Les consultations doivent être honorées en fonction de leur contenu, de leur durée et de leur niveau de difficulté ».
Donner une visibilité économique aux spécialistes libéraux, qui ne pourront l’obtenir que par la concrétisation des deux premiers points.
Valoriser et pérenniser les regroupements à travers les plateaux cliniques pour répondre aux aspirations nouvelles des jeunes médecins – souvent des femmes – et aux besoins médicaux des populations.
Appliquer immédiatement le secteur optionnel. Celui inscrit dans la dernière convention, pas « l’option de coordination renforcée » imposée par le Gouvernement et réservée aux seuls praticiens de bloc de secteur 2.
Conforter le pacte conventionnel en imposant le respect des mesures programmées selon le calendrier prévu, et en supprimant les stabilisateurs économiques pour une application immédiate des revalorisations.
Ouvrir la formation initiale à la médecine spécialisée en instaurant la possibilité d’un semestre d’internat en cabinet de ville ou en clinique.
Développer l’implication des spécialistes libéraux dans la recherche clinique et donner une lisibilité à l’innovation libérale par des financements jusqu’ici strictement réservés à l’hôpital.
Améliorer le dialogue entre les ARS et les spécialistes libéraux en impliquant les URPS, notamment dans l’organisation de la PDS et la mise en œuvre des SROS.
Inciter les ARS à soutenir et accompagner les initiatives des médecins spécialistes libéraux pour améliorer l’organisation des soins.
Rénover la protection sociale des médecins libéraux en améliorant la prise en charge de la maternité et en supprimant le délai de carence de 90 jours avant de percevoir des IJ.
Impliquer les spécialités médicales dans les grands plans de santé publique.
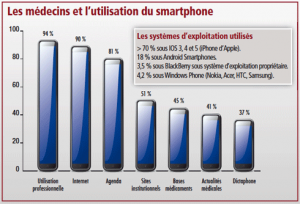
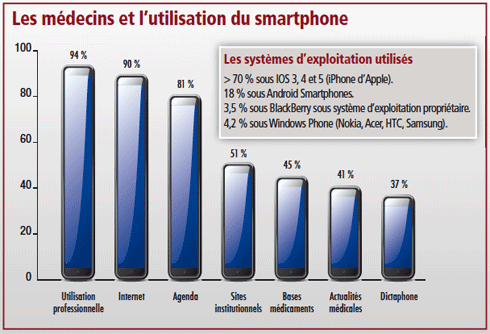
 (gallery)
(gallery)




 SOMMAIRE _ Pratique de la défibrillation cardiaque implantable _ 1. Historique _ 2. Indications _ 3. Bases physiques _ 4. Principes de fonctionnement _ 5. Implantation d’un défibrillateur implantable _ 6. Comment effectuer le contrôle ? _ 7. Les marqueurs d’événements _ 8. Défibrillateurs implantables : atlas _ 9. Conseils pratiques destinés aux patients _ 10. Annexes : Algorithmes de discrimination
SOMMAIRE _ Pratique de la défibrillation cardiaque implantable _ 1. Historique _ 2. Indications _ 3. Bases physiques _ 4. Principes de fonctionnement _ 5. Implantation d’un défibrillateur implantable _ 6. Comment effectuer le contrôle ? _ 7. Les marqueurs d’événements _ 8. Défibrillateurs implantables : atlas _ 9. Conseils pratiques destinés aux patients _ 10. Annexes : Algorithmes de discrimination

 351 – C’est avec beaucoup d’émotions que nous avons appris le décès de Jean- Claude Boulmer, président de l’association Alliance du Cœur (auparavant FNAMOC). Jean-Claude était devenu un ami avec lequel le Syndicat a travaillé en bonne entente pour faire avancer la cause des patients. En janvier 2009, Jean-Claude nous avait fait l’honneur de sa présence aux 60 ans du Syndicat et avait participé à la table ronde sur le thème « Un syndicat de verticalité face à ses interlocuteurs : l’Assurance Maladie, les usagers. ». En octobre 2009 était signée une convention de partenariat entre la FNAMOC et le Syndicat ayant pour objet la promotion de l’information et de l’éduction thérapeutique. De même, en 2010 un travail commun avait permis de faire avancer les travaux sur la convention AERAS qui a été rénovée en 2011. Un autre sujet brûlant en janvier 2011 concernait l’HTA et le refus de sa prise en charge en ALD, le Syndicat a répondu « présent » et a soutenu la cause des patients. Le Plan Coeur était également un des objectifs de Jean-Claude et l’une de ses dernières apparitions a eu lieu le 31 janvier 2012 à l’Assemblée Nationale pour présenter et participer au colloque sur le Coeur au coeur de la cité pour promouvoir un projet qui lui occupait beaucoup de son temps : un « Plan Coeur national ». Toujours présent, défendant sans faillir la cause des malades, souvent infatigable, au-delà de ses limites parfois, Jean-Claude Boulmer était un Grand Monsieur qui a défendu les patients avec beaucoup de dévouement. Qu’il en soit ici remercié bien sincèrement. Le Syndicat présente à sa famille et aux membres de son association ses sincères condoléances et souhaite que le travail de Jean-Claude ne reste pas sans suite.
351 – C’est avec beaucoup d’émotions que nous avons appris le décès de Jean- Claude Boulmer, président de l’association Alliance du Cœur (auparavant FNAMOC). Jean-Claude était devenu un ami avec lequel le Syndicat a travaillé en bonne entente pour faire avancer la cause des patients. En janvier 2009, Jean-Claude nous avait fait l’honneur de sa présence aux 60 ans du Syndicat et avait participé à la table ronde sur le thème « Un syndicat de verticalité face à ses interlocuteurs : l’Assurance Maladie, les usagers. ». En octobre 2009 était signée une convention de partenariat entre la FNAMOC et le Syndicat ayant pour objet la promotion de l’information et de l’éduction thérapeutique. De même, en 2010 un travail commun avait permis de faire avancer les travaux sur la convention AERAS qui a été rénovée en 2011. Un autre sujet brûlant en janvier 2011 concernait l’HTA et le refus de sa prise en charge en ALD, le Syndicat a répondu « présent » et a soutenu la cause des patients. Le Plan Coeur était également un des objectifs de Jean-Claude et l’une de ses dernières apparitions a eu lieu le 31 janvier 2012 à l’Assemblée Nationale pour présenter et participer au colloque sur le Coeur au coeur de la cité pour promouvoir un projet qui lui occupait beaucoup de son temps : un « Plan Coeur national ». Toujours présent, défendant sans faillir la cause des malades, souvent infatigable, au-delà de ses limites parfois, Jean-Claude Boulmer était un Grand Monsieur qui a défendu les patients avec beaucoup de dévouement. Qu’il en soit ici remercié bien sincèrement. Le Syndicat présente à sa famille et aux membres de son association ses sincères condoléances et souhaite que le travail de Jean-Claude ne reste pas sans suite.


