330 – Le Docteur Thébaut ouvre la séance, ce samedi 31 janvier, en remerciant les présents. Il remercie également les laboratoires sanofi-aventis qui ont bien voulu participer à l’organisation de ces journées : l’assemblée générale du samedi et le séminaire de travail du vendredi après-midi qui fait l’objet d’un compte rendu spécifique à la rubrique « fenêtre sur les ARS ».
Etaient présents les Drs Thébaut, Ziccarelli et Assyag, les Drs Abichacra, Assouline et Sarzotti (Alpes Maritimes), Arnold, Lang, Michel, Roos et Zaehringer (Alsace), Ducoudré, Fel, Grimard, Ohayon, Pelé et Pradeau (Aquitaine), Binon et Pignol (Auvergne), Dentan et Fouchères (Bourgogne), Carette et Thomas (Champagne Ardenne), Guedj-Meynier, Hoffman, Huberman, Khaznadar, Konqui, Lazarus, Ouazana, Morice et Rabenou (Ile-de-France), Ayrivié et Ter Schiphorst (Languedoc-Roussillon), Richard (Loire), Breton, D’Hotel, Olier et Serri (Lorraine), Desechalliers (Manche), Courtault et Pouchelon (Midi-Pyrénées), Fossati, Guillot, Lemaire, Michaux, Perrard et Vigne (Nord), Berland et Dequidt (Hte Normandie), Denolle, Maheu, Marette et Paulet (Ouest), Caillard, Cebron, Du Peloux, Fraboulet et Lefebvre (Pays De La Loire), Bauplé, Collet et Durandet (Poitou-Charentes), Aviérinos, Billoré, Bouchlaghem, Guenoun, Malaterre, Perchicot et Raphael (Provence), Calmettes, Godefroid et Maudière (Région Centre), Thizy (Rhône), et Chodez (Hte Savoie).
Etaient absents excusés les Drs Gazeau (Aquitaine), Neimann (Lorraine) et Jullien (Provence).
Implication de la loi HPST dans l’exercice quotidien de la cardiologie – vendredi 29 janvier 2010 _ Le Docteur Thébaut a inauguré ce séminaire de travail par un exposé sur la télécardiologie et la régionalisation.
Ensuite une première table ronde intitulée « Vers un contrat de qualité régional » animée par Monsieur Alain Coulomb et présidée par le Dr Christian Ziccarelli a réuni les experts suivants : Madame Marie-Renée Babel (CPAM Paris), Monsieur Jean-Claude Boulmer (président de la FNAMOC), Professeur Jean-Michel Chabot (HAS), Docteur Patrick Gasser (Président des URML Pays de la Loire), Professeur Pascal Guéret (président sortant de la SFC) et Docteur Pascal Michon (sanofi-aventis).
Une deuxième table ronde intitulée « Quelle représentation politique professionnelle en région ? » animée par Monsieur Jean-Pol Durand et présidée par le Docteur Vincent Guillot a réuni les experts suivants : Docteur Patrick Gasser (Président des URML Pays de la Loire), Docteur Elisabeth Hubert (ancienne ministre et présidente de l’hospitalisation à domicile), Docteur Bruno Silberman (président de l’URML Ile-de-France), Docteur Philippe Tcheng (sanofi-aventis) et le Docteur Jean- François Thébaut (président du SNSMCV).
Rapport moral du Président
_ Docteur Jean-François Thébaut Ecrire un rapport moral statutaire est une occasion annuelle unique de revenir en profondeur non seulement sur ce qui a fait l’actualité professionnelle de l’année, mais surtout sur l’activité de toute une équipe qui pendant douze mois a travaillé sans compter pour la profession.
C’est un devoir que j’assume au nom de tous les cardiologues, et c’est un plaisir aussi que de remercier tous ceux qui parmi vous qui contribuent à l’efficacité de notre Syndicat et de ses filiales.
Donc nommément, parce qu’ils méritent nos remerciements je citerais d’abord tous ceux d’entre vous qui, en régions, font vivre le Syndicat en tout bénévolat. Le Syndicat National n’existerait pas sans ce travail régional, appelé à un encore plus grand développement par la volonté d’HPST, comme nous l’ont bien démontré hier les experts.
Le Bureau du Syndicat a toujours répondu présent avec une fiabilité exemplaire. Je pense notamment à Vincent Guillot dont la veille réglementaire juridique qui va bien audelà de la simple compilation jurisprudentielle, aux trésoriers, Patrick Arnold et Eric Perchicot, et aux deux secrétaires généraux, Patrick Assyag et Christian Ziccarelli, qui en plus assument, avec Elisabeth Pouchelon, la gestion de l’UFCV, véritable bras armé opérationnel du Syndicat. Cette année encore l’UFCV a permis de mettre sur les rails des projets majeurs comme ce partenariat sur la régionalisation et la télémédecine avec sanofi-aventis, notre partenaire fidèle et exemplaire, comme le développement de la plate-forme téléphonique de coaching des patients cardiaques, comme l’agrément de Cardiorisq, organisme d’accréditation des équipes à risque du Conseil National Professionnel de Cardiologie, tout en maintenant un cap effi cace malgré la tempête réglementaire sur la FMC, la FPC, l’EPP et le nouveau paradigme du DPC.
Cardiologue Presse est un outil de communication exemplaire. Non seulement par son équipe dirigeante composée de Christian Aviérinos, Gérard Jullien, mais aussi par son équipe éditoriale : Jean-Pol Durand et notre nouvelle recrue Catherine Sanfourche dont vous apprendrez à connaître la plume. Régifax assure toujours avec efficacité la réalisation et la diffusion de ces revues. Et Le Cardiologue résiste dans la crise majeure que traverse la presse médicale !
Une innovation très importante cette année : la newsletter du Cardiologue, mensuelle, dont la finalité sera à terme d’avoir une orientation régionale : ARS et HPST obligent. Remercions notre partenaire, le laboratoire Servier, exemplaire dans la liberté éditoriale qu’il nous laisse et la pérennité de son engagement. Cardiologue Presse gère aussi nos sites internet qui s’enrichissent d’année en année. Le portail Cardionews a été relooké, le site du CNPC est en ligne, opérationnel et le site patients moncardio.org est en bonne voie pour une ouverture prévue d’ici quelques semaines.
Je tiens également à remercier les responsables des autres structures de la cardiologie française, qui assurent avec le Syndicat des collaborations équilibrées amicales et efficaces. Je parle ainsi des présidents sortants et actuels de la SFC Pascal Guéret, Geneviève Derumeaux, de ceux du CNCF Dominique Guedj et Maxime Guenoun et de celui de la FFC Jacques Beaune. Sans oublier surtout Jean-Paul Boulmer, président de la FNAMOC, principale association de patients cardiaques, avec laquelle nous avons signé une convention de partenariat unique et remarquable en ce sens qu’elle est la première du genre entre un syndicat professionnel et une association de patients.
Sans vous, sans eux, sans elles, je ne sais pas ce que serait devenue, cette année encore, la cardiologie française, tant les événements ont été nombreux, parfois contradictoires, parfois dangereux ou menaçants mais souvent malgré tout et en définitive très satisfaisants. Les titres de mes éditoriaux de l’an passé pourraient à eux seuls résumer une grande partie de ces événements : _ « 2009 : L’année de tous les dangers » « Pourquoi tant de haine ? » « Les trois mousquetaires » « Frères ennemis ou faux amis » « Revenir aux fondamentaux » « La réponse du berger à la bergère » « Rénovation ou refondation conventionnelle » « CAPI définitivement non » « Cessez de désespérer Billancourt… ».
Cette énumération en résume à tout le moins le ton, l’ambiance, la couleur, comme diraient les musiciens.
Résolument Noire pour ce qui concerne l’aspect législatif avec cette loi HPST qui contient tous les germes de l’étatisation massive du système de santé, de la mise sous tutelle par les ARS toutes puissantes, de la médecine hospitalière et de premier recours, de l’éducation thérapeutique, de la télémédecine et même du développement professionnel continu avec – cerise sur le gâteau – un vrai risque d’abandon de la médecine spécialisée libérale.
Absolument Blanche pour ce qui est de la vie conventionnelle : aucune revalorisation, aucune avancée, aucun avenant significatif. Un gel, que dis-je, une glaciation de l’esprit conventionnel qui a contraint les syndicats à refuser une tacite reconduction, nous engageant vers un règlement arbitral rappelant le funeste règlement minimum conventionnel de 1997, même si le contexte est très différent. Seul avantage de la situation : pas de baisse tarifaire, je pense en particulier à la cardiologie interventionnelle, tout en ayant pu, néanmoins, obtenir une revalorisation significative de la rythmologie. Mais nous entrons dans une zone de turbulences importantes pour ce qui concerne l’échographie cardiaque comme nous le verrons lors de l’AG.
Mais teintée d’optimisme aussi parce que fructueuse pour ce qui concerne notre spécialité avec l’avancée de dossiers majeurs comme le Conseil National Professionnel de Cardiologie et son organisme agréé Cardiorisq, la télécardiologie, le partenariat avec la FNAMOC, le rapprochement avec le SNITEM pour n’en citer que quelques-uns.
Nous allons détailler plus précisément tous ces dossiers
Mais livrons-nous pour commencer à un exercice prospectif de ce que pourraient être les différents scénarios de la mise en musique de cette loi HPST.
Rappelons l’historique. Cette loi est née à la suite du mouvement revendicatif des internes, craignant une fin de la liberté d’installation, crise démographique oblige, et à la suite des plaintes certes souvent justifiées mais trop souvent anecdotiques des patients et autres usagers sur le sujet des dépassements d’honoraires.
Le Président de la République avait convoqué les dirigeants des syndicats représentatifs et les avait enjoints de régler deux problèmes : celui de la démographie médicale avec la menace de désertification qu’elle induit et celui de l’accessibilité aux soins du fait de zones dites grises de dépassements d’honoraires généralisés pour certaines spécialités.
La médecine libérale est en mal de vocation avec en premier lieu, reconnaissons- le, une crise identitaire de la médecine générale, qui est en quête de reconnaissance intellectuelle et financière, et parallèlement une crise financière sans précédent des spécialités cliniques.
Comme pour tous les technocrates qui se respectent, la solution passe automatiquement par des rapports et missions : Larcher, Ritter, Flageolet, Vallancien, etc., et par l’organisation des Etats Généraux de l’Organisation des Soins autour d’une alliance forte entre le Cabinet de la Ministre et ses services DHOS en tête, MG France, Espace Généraliste, la FMF d’une part et la CFDT de l’autre. Les autres syndicats n’avaient qu’un strapontin et surtout ceux des spécialistes étaient ignorés.
De ces rapports et de ces Etats Généraux est sortie l’architecture d’une loi-cadre majeure refondant l’organisation de tout le système de santé : Hôpital, Patients, Santé et Territoires.
Le Syndicat a été reçu par de nombreux parlementaires et sénateurs qui ont écouté, sinon entendu nos propositions. Remercions au passage les soutiens politiques fidèles dont nous avons bénéfi cié en la circonstance.
91 pages 135 articles impactant plus de 800 articles des codes de Santé Publique et de Sécurité Sociale, plus de cent décrets en préparation…
Faisons un peu de fiction
Scénario numéro 1 Nous sommes maintenant fin 2011 tous les décrets sont sortis y compris les arrêtés et la nouvelle organisation est en place.
Depuis l’été 2010, les ARS sont opérationnelles, les services régionaux de l’Assurance Maladie sont aux services de ceux de l’Etat ; les directeurs des ARS prennent directement leurs ordres du secrétariat général véritable ministre bis de la Santé, transversal entre les ministères de la santé, des Affaires Sociales et du Travail, devenu omnipotent depuis le succès majeur de l’organisation la campagne de vaccination H1N1 (sic !).
La politique de santé repose sur quatre piliers fondamentaux : – La prévention est réalisée directement par les délégués de l’Assurance Maladie auprès des médecins généralistes et des consultants téléphoniques formés à l’américaine pour les patients (succès de Sophia oblige). – Le secteur hospitalier est dirigé de mains de maître par des directeurs, recrutés, évalués et encadrés y compris financièrement par les ARS. La gestion de nombreux établissements est confiée à des groupes privés qui assurent une gestion managériale infl exible du personnel médical recruté en CDD pour en garantir la mobilité ! – La médecine de premier recours est regroupée manu militari en maisons de santé ou pôles de santé pluridisciplinaires. N’en tendez par là que généralistes et paramédicaux, à qui de nombreuses tâches coopératives ont été confiées, permettent ainsi de suppléer à certaines spécialités cliniques défaillantes, sages femmes à la place des gynécoméd, psychologues à la place des psychiatres, puéricultrices à la place des pédiatres. Leur rémunération est au mérite, mérite de l’effi cience économique bien sûr et au tarif paramédical calqué sur l’acte de vaccination H1N1 soit 6,60 € ! – Le médico-social est passé sous la responsabilité territoriale de l’Etat en substitution de celle des collectivités électives, qualifiées d’inopérantes.
Et la médecine spécialisée, me demanderez- vous où en est-elle ? Eh bien, en passe d’être assimilée pour ne pas dire ingurgitée par les établissements hospitaliers publics aussi bien que privés. Ces derniers ayant bien sûr profité des opportunités de missions de services publics qui leur étaient offertes pour opter pour un statut de PSPH, permettant à la fois de salarier les médecins et de toucher leurs honoraires. Pour ceux qui auraient échappé à cette réorganisation, soyez rassurés le SROSS ambulatoire se charge de bien préciser leurs missions et surtout leur lieu d’installation dans les zones désertifi ées dépourvues de centre hospitaliers de proximité.
Le tiers payant est généralisé. La télétransmission des FSE est omniprésente. Les tarifs opposables sont devenus la règle après le refus ministériel du secteur optionnel et la fermeture définitive du secteur 2 pour tous les nouveaux installés.
Le DPC est obligatoire sur des thèmes décidés conjointement par l’Assurance Maladie, l’Etat : la DHOSS devenue DGOS au niveau national et par les ARS au niveau régional.
Quant à la convention, réduite à la gestion des pénalités en tout genre, son application est confiée au duo ARS et URPS. Exit les représentants syndicaux turbulents et incontrôlables.
Scénario catastrophe impossible me direz-vous et pourtant !
Même si l’on peut qualifier ma description de caricaturale, chaque article de cette loi appliqué à l’extrême peut générer ce résultat.
Scénario numéro 2 Rien ne va plus, rien ne fonctionne après l’échec retentissant de la campagne de vaccination H1N1, la fronde des généralistes appliquant le C à 23 € de manière générale et l’échec attendu des régionales, logiquement nous assistons à un changement complet au sein des cabinets ministériels. Les nouveaux venus tentent de combler un vide conventionnel complet et de reprendre autorité sur leurs services devenus autonomes au sein du fameux secrétariat général des ARS. Aucun décret majeur n’est publié, tout est à reprendre. Deux années de perdues !
Les médecins hospitaliers refusent en bloc la T2A comme les contraintes des gestionnaires et désertent en masse les hôpitaux. Devant l’absence de revalorisation les syndicats ont imposés la liberté tarifaire dont les assureurs complémentaires assurent de fait la gestion… etc., etc.
Là aussi me direz-vous un cauchemar – ou un rêve pour certains – impossible ! Et je voudrais dire : pas si sûr ! Une loi sans les décrets d’application est inopérante. Je dirais même que c’est pire puisqu’elle annule les dispositions précédentes : deux exemples caricaturaux. Les URML comme l’Organisme de Gestion Conventionnel, les CNFMC, n’ont plus d’existence légale. Ils ne subsistent qu’à titre transitoire et en l’absence de décret, rien ne les remplace.
Voilà pourquoi les médecins en général et les cardiologues en particulier ont un besoin vital de leur Syndicat.
Durant la première phase législative nos contacts ont été essentiellement politiques, pour essayer d’infl uer sur quelques points précis de la rédaction du texte de Loi. Car ce sont les Assemblées qui les discutent, les amendent et les votent. Le pouvoir est alors aux politiques. Et toutes les discussions se font au grand jour avec même la publication au JO des débats.
Une fois publiée, la main passe aux cabinets ministériels et aux services de l’Etat, pour nous DGS, DSS et DHOS qui va devenir la Direction Général de l’Offre de Soins : tout un programme !
La rédaction des décrets et des arrêtés passe par des phases incertaines de textes qui circulent parfois officieusement, parfois fantaisistes : désinformation, manipulation ou ballons d’essais ? C’est alors une période difficile où nous devons être omniprésents dans tous les lieux d’infl uence : conseillers techniques, experts consultants, syndicats représentatifs multiples, certes des médecins libéraux mais aussi des salariés et des hospitaliers, mais aussi des industriels LEEM, SNITEM, FIEEC, autant d’acronymes assez étrangers à nos structures.
C’est dans ce sens que je travaille quotidiennement au Syndicat avec l’aide permanente de nos amis des syndicats horizontaux, des sociétés savantes, de nos contacts politiques et des consultants que nous mandatons : comme l’a écrit notre journaliste préféré : nous sommes devant « une impérieuse nécessité d’anticiper ».
Je vais prendre quatre exemples particulièrement significatifs
1. Le DPC, 2. La télémédecine, 3. L’éducation thérapeutique 4. L’organisation de l’avenir de notre spécialité.
1. Développement Professionnel Continu : le nouveau paradigme de la FPC + EPP. Qu’a fait le Syndicat ? Il a d’abord contribué à rapprocher institutionnellement les différentes composantes de la cardiologie. C’était la proposition numéro 1 du Livre Blanc, avec amitié, compréhension et efficacité les présidents successifs de la SFC nous ont permis de créer rapidement le Conseil National Professionnel de Cardiologie, sous l’oeil neutre et bienveillant de la HAS qui s’est même engagée financièrement avec le CNPC.
Ce Conseil a été par la suite à l’origine de la refondation de la Fédération des Spécialités Médicales (FSM). Les piliers fondateurs de cette refondation ont été les pneumologues, les urologues, les anesthésistes réanimateurs, les stomatologues, les chirurgiens vasculaires et nous-mêmes. Ce noyau dur a rapidement fédéré les autres spécialités : neurologues, radiologues, rhumatologues, soit plus 35 spécialités à ce jour, sur deux concepts essentiels : parité et subsidiarité.
De fait, cette structure est devenue incontournable comme étant en définitive la juste représentation professionnelle. Plus encore dans le texte en préparation, la FSM serait à l’origine de la désignation de 17 membres sur 25 de la future Commission Scientifique Indépendante. Nous avons pu ainsi réintroduire nos spécialités dans une architecture réglementaire dont elles étaient réduites à la portion congrue.
2. La télémédecine : jusqu’aux années 2008, c’était le champ privilégié de quelques experts et industriels. Bien sûr quelques pionniers libéraux comme Arnaud Lazarus y participaient mais à titre d’experts scientifiques. Nous avons dû mener des actions persuasives, permanentes, parfois autoritaires, mais toujours coopératives pour réintroduire une présence professionnelle institutionnelle.
Le Syndicat a pu ainsi faire reconnaître sa légitimité que ce soit dans la nouvelle ASIP où l’UFCV est promoteur d’un des deux seuls projets nationaux avec le DMP cardio, que ce soit auprès du SNITEM où nous sommes officiellement invités. Ainsi nous siégeons au comité de pilotage stratégique de la télémédecine organisé par la FIECC, le ministère et l’ASIP. Le séminaire introductif lors du dernier congrès du CNCF et le numéro spécial du Cardiologue sont deux autres exemples de notre volontarisme.
3. L’éducation thérapeutique (ETP) et la prévention cardiovasculaire : là aussi trois autres exemples très représentatifs.
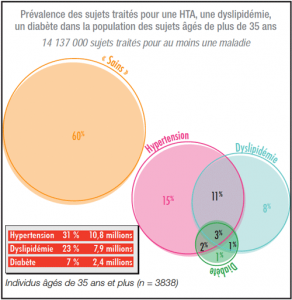
Chronologiquement : – Prévention : Nous avons présenté lors des journées européennes de la SFC le premier bilan de l’opération « Coeur en Forme ». Remercions le comité d’organisation des Journées Européennes de nous avoir offert cette tribune. Cette campagne de dépistage en partenariat avec les assureurs complémentaires privés (FFSA, Allianz, Axa et Swiss Life) est une initiative exclusive du Syndicat et de l’UMESPE. Nous l’avions présentée, par politesse, au directeur général de l’UNCAM. L’idée a dû tellement le séduire que le mois dernier il lançait la même à une échelle nationale : plus de 2 millions de personnes concernées. Avec nos moyens limités nous n’en avions sollicité que 22 000. Mais cette action menée à son terme et publiée nous permet de revendiquer la place de la cardiologie dans ces campagnes.
– ETP : La loi renvoie maintenant toutes les initiatives aux ARS et les seules initiatives antérieures (hormis bien sur les réseaux) avaient été lancées à l’initiative de la CNAMTS comme Sophia pour le diabète type 2 ou pour l’insuffisance cardiaque avec la MSA). L’UFCV vient de recevoir l’agrément d’un financement institutionnel de trois ans pour mettre en place en Ile de France avec l’aide du réseau Resicard d’Ariel Cohen et de Patrick Assyag, une plate-forme téléphonique de coaching des patients insuffisants cardiaques et coronariens. Là aussi c’est une première syndicale et notre ambition est de l’étendre à toute la France.
– Relations avec les Usagers : Nous allons recevoir Jean Claude Boulmer, Président de la FNAMOC (Fédération Nationale des Associations de Malades cardiovasculaires et Opérés du Coeur), principale association des patients cardiaques soit 22 associations nationales et plus de 10 000 adhérents. Monsieur Boulmer nous a permis de signer une convention de partenariat prospectif entre le Syndicat et leur fédération. La première réalisation sera le site www.moncardio.org, site coopératif entre les cardiologues et les patients. Plus tard je solliciterai l’investissement personnel de chacun d’entre vous pour que ce site soit réellement un travail collectif et que vous vous l’appropriez avec vos patients. Encore une première. Mais notre coopération ne s’arrêtera pas là : ETP, télémédecine, assurances sont autant de champs à explorer conjointement.
4. Organisation de la profession, pour conclure voici un domaine où notre coopération avec les structures universitaires de la cardiologie est vitale. La maquette de FMI de notre profession est bien sûr du domaine du CNU et du Collège des enseignants. Pour autant, ces sujets sont largement évoqués au sein du CNPC et de plus le Collège des enseignants m’a demandé de participer, au nom du Syndicat, aux travaux de la commission des DES de cardiologie et aux cours de formation biannuelle desdits DES.
Un autre exemple de collaboration totale entre nos structures : celle du différend qui nous oppose aux angéiologues. Comme vous le savez, leur revendication d’accéder à une spécialité pleine et entière est ancienne. Ce qui a acutisé nos relations est la proposition du CNU de pathologie vasculaire d’une maquette du DES de médecine vasculaire proposée au ministère des universités : plus de la moitié de leur cursus comportait des thèmes qui sont ceux de la cardiologie : HTA, facteurs de risque, maladies métaboliques, médecine interne, maladie thromboembolique. C’était inacceptable et nous avons réagi au plus haut niveau par une lettre commune avec Pascal Guéret, Jean-Claude Daubert, Etienne Aliot et moi-même. Nous avons fait une proposition de maquette de la spécialité incluant de manière plus complète les maladies vasculaires sur un cursus à 5 années au lieu de quatre, et le semestre de médecine vasculaire est d’ores et déjà formalisé dans la maquette actuelle. La menace de cliver notre spécialité est pour le moment écartée. Mais nous devrons garder toute notre vigilance.
Voilà quelques exemples du travail que produit le Syndicat. C’est un travail de plus en plus intense qui nécessitera sûrement une réfl exion opérationnelle dans les années à venir, afin de permettre une plus grande professionnalisation de nos ressources qui aujourd’hui reposent sur votre engagement et sur des consultants extérieurs indispensables devant l’ampleur de la tâche.
Je vous remercie profondément de la confiance que vous m’avez accordée et je vous assure tous de ma plus sincère amitié.
Merci encore à vous tous pour le travail que vous faites pour notre spécialité formidable. Grâce à vous le Syndicat National des Spécialistes des Maladies du Coeur et des Vaisseaux est devenu totalement incontournable dans ses champs de compétences.
Le rapport moral est adopté à l’unanimité.
Rapport Financier 2009, Budget prévisionnel 2010
_ Le Docteur Arnold, trésorier, présente les comptes vérifiés et approuvés par l’expert comptable, Monsieur Didier BASSON. Quitus est donné à l’unanimité au trésorier
Le Docteur Arnold présente ensuite le budget prévisionnel pour l’année 2010. La loi de finances 2010 modifie certains points pour la présentation des comptes des syndicats qui seront revus avec l’expert comptable. Si l’obligation d’un commissaire aux comptes s’avérait nécessaire, l’AG donne, à l’unanimité, mandat au Bureau pour effectuer les formalités de recrutement éventuel.
Le montant des cotisations, pour la part nationale, pour l’année 2010 est inchangé de : 155 € pour la cotisation à taux plein, 75 € pour la 1ère année d’installation, 90 € pour la 2e année et 55 € pour les retraités.
Le Docteur Aviérinos rappelle l’importance de l’abonnement au journal Le Cardiologue dont le montant est toujours fixé à 40 € pour les adhérents et 80 € pour les non-adhérents et gratuit pour la 1re année et la 2e année d’installation ainsi que pour les retraités. Une discussion s’engage sur le montant de l’abonnement qui n’a subi aucune augmentation depuis plus de 10 ans.
Actualités conventionnelle et politique
Docteurs Jean-François Thébaut, Christian Ziccarelli et Patrick Assyag
Loi HPST et LFSS (voir ouvrage page 12) _ Docteur Assyag
Le Docteur Assyag rappelle les grandes lignes de la loi HPST qui a mobilisé la profession au cours de l’année 2009 ainsi que les nombreux décrets qui sont attendus, mais non encore parus au J.O.
En ce qui concerne l’hôpital les articles 1 à 6 décrivent les missions de service public des établissements (publics ou privés) avec des regroupements suggérés, l’avis de la CME avant signature tous les 5 ans du contrat d’objectifs et de moyens avec le Directeur de l’ARS.
L’accès de tous à des soins de qualité fait l’objet de nombreux articles dont : – l’article 36 qui décrit les soins de premiers recours ; – à noter que les soins de second recours sont occultés… ; – l’article 40 décrit les fonctions des pôles de santé qui assurent des activités de premiers recours dont le financement est assuré par le FIQCS (article 41) ; – l’article 43 concernant le contrat santé solidarité est renvoyé à 2012, les partenaires conventionnels devant trouver d’ici là des solutions pour palier aux problèmes démographiques en échange du maintien de la liberté d’installation … – l’article 49 oblige le médecin à informer de ses absences programmées ; – l’article 53 concerne le secteur optionnel ouvert pour l’instant aux seuls chirurgiens, gynécologues obstétriciens et anesthésistes ; – l’article 59 concerne le développement professionnel continu, obligatoire pour les médecins ; – La télémédecine est évoquée dans l’article 78 de même que l’éducation thérapeutique du patient (article 84). – Enfin les articles 118 et 121 rapportent les missions et compétences des ARS et la planification régionale de la politique de santé et la représentation des professions libérales avec, en particulier, les URPS qui remplacent les URML.
– Il fait état ensuite de la loi de financement de la Sécurité Sociale pour 2010 avec un déficit prévu de 30,6 milliards d’euros et un ONDAM rigoureux à 3 % (3,3 % en 2009). Un plan d’économie de 2,2 milliards d’euros a été voté concernant la baisse des prix et la générication de certains médicaments, la baisse de remboursement sur 88 médicaments à SMR faible, la maîtrise médicalisée, la lutte contre la fraude, une baisse des honoraires de 240 millions d’euros demandés aux radiologues et aux biologistes et 150 millions d’euros auprès des hôpitaux… Quant aux recettes, elles devraient provenir des intéressements, participation et épargne salariale, des assurances vie en cas de successions, des retraites chapeau pour les cadres dirigeants, des plus-values mobilières, de la contribution exceptionnelle des complémentaires….
Par contre, la convergence des tarifs des hôpitaux et des cliniques a été reporté de 2012 à 2018 et l’article portant sur la diffusion sur les sites internet des hôpitaux et cliniques d’informations relatives aux tarifs de leurs professionnels de santé a été supprimé.
– Le Docteur Thébaut fait part du bilan conventionnel et de la maîtrise médicalisée avec 70 % d’atteinte des objectifs soit plus de 270 millions d’euros d’économie.
Devant le gel conventionnel effectif, en l’absence de toute revalorisation tarifaire ou de publication d’avenant significatif depuis plus de deux ans, la CSMF et le SML ont décidé de s’opposer à sa tacite reconduction. Une enquête de représentativité aurait pu avoir lieu dans les 30 jours précédant le début des négociations en septembre 2009 avec une échéance au 10 janvier 2010. L’absence d’accord tant sur les propositions conventionnelles que sur celui du secteur optionnel ont conduit à une rupture des négociations et à la désignation de l’arbitre, Monsieur Fragonard, ayant pour mission de proposer un règlement arbitral à l’issue de la convention au 10 février 2010. Puis devront être organisées les élections aux URPS (la ministre les souhaiterait avant les vacances d’été) précédant une nouvelle enquête de représentativité. Ce règlement arbitral pourrait durer 5 ans avec un engagement de reprise des négociations dans les 2 ans…, mais il n’y a pas obligation de résultats au bout de 2 ans ! – Le Docteur Thébaut rapporte la présentation faite par le DG de l’UNCAM lors de la première (et dernière séance de négociation conventionnelle) sur le fort taux d’évolution et la variabilité très importante des pratiques en matière d’échocardiographie et des propositions de l’UNCAM d’un AcBUS conventionnel sur ce sujet. Le Syndicat devra travailler avec les experts scientifiques et médico-économiques, pour préparer un dossier concret et documenté pour répondre à cette éventuelle demande à partir des recommandations actualisées, notamment celles récentes de l’HAS.
Unions Régionales des Professionnels de Santé URPS
Le Bureau demande aux présidents de solliciter des candidatures de cardiologues sur chaque liste dans chaque région lors des prochaines élections aux URPS en position éligible sur les listes des syndicats qui auront accepté la plate-forme de revendications du SNSMCV suivante : – CCAM clinique : ne pas toucher à la CSC et demander un C2 de consultation lourde. – CCAM technique : pas d’acte perdant et réévaluation du coût de la pratique en cardiologie interventionnelle – PDS : paiement de toutes les astreintes de cardio tant pour les urgences en établissements privés que pour la cardiologie et la rythmologie interventionnelle – télémédecine : ne pas privilégier uniquement les forfaits hospitaliers ou les contrats d’amélioration de la qualité des soins mais conserver une possibilité de rémunération à l’acte – prévention et Education Thérapeutique des Patients (ETP) : préserver la place des cardiologues. – Développement Professionnel Continu (DPC) : valoriser l’expertise pédagogique des conseils nationaux professionnels.
Conseil National Professionnel de Cardiologie
Professeur Geneviève Derumeaux et Docteur Thébaut Le Professeur Derumeaux a pris les fonctions de présidente de la SFC depuis le 15 janvier 2010. Le Docteur Thébaut rappelle les partenariats fructueux entre la SFC et le Syndicat. Le Professeur Derumeaux d’une façon amicale remercie les auteurs du glossaire du dernier journal Le Cardiologue qui lui facilite la compréhension de tous ces nouveaux sigles. Elle souhaite travailler avec le Syndicat et remercie le Docteur Thébaut d’assurer pour l’année 2010 la présidence du Conseil National Professionnel de Cardiologie. Elle constate la cacophonie qui semble s’imposer entre la régionalisation et le rôle des structures nationales et déplore la part importante que prend l’administration et nécessite que les structures soient plus soudées que jamais. La SFC veut avoir une plate-forme commune de travail avec le Syndicat, le CNCHG et le CNCF. Son souci premier est d’assurer la cohérence et la bonne continuité des soins et cela réclame une union entre hospitaliers et libéraux.
Bilan du CNPC : trois réalisations en 2009 à son actif : le site qui est opérationnel www.cnpcardio.org, la convention avec la HAS sur les indicateurs des prises en charges post SCA « Indiqcard » et l’agrément de CARDIORISQ (structure d’accréditation des équipes à risques de la profession). Plusieurs experts ont été formés lors de séminaires de 3 jours à la HAS en commençant par le Pr Davy, les Drs Ziccarelli et Lazarus. Un second groupe d’experts sera formé en début d’année 2010. Mais la principale question, à ce jour non résolue, est celle du financement, actuellement totalement absent pour ce qui concerne la cardiologie.
Politique des Centrales en 2009 : point de vue du SNSMCV
Alliance _ Docteur Maxime Guenoun
Alliance soutient les demandes du Syndicat, même s’il s’agit certes d’une « petite » centrale, mais il y a une bonne synergie avec la cardiologie et une forte représentation de cardiologues en Ile-de-France ou en PACA.
FMF-Spé _ Docteur Jean-Pierre Huberman
Le Docteur Thébaut félicite le Docteur Huberman qui eu le courage d’assumer les votes pris en CA du National de décembre dernier. Le Docteur Huberman rapporte une rencontre entre les docteurs Dib, Régi, Thébaut et lui-même, pour évoquer les différents problèmes concernant la cardiologie (rythmologie interventionnelle, nomenclature, la loi HPST, médecine vasculaire). Il appelle les volontaires aux élections aux URPS afin de se présenter rapidement. Le Dr Dib a rapporté au ministère le souhait des cardiologues de voir honorer les actes de télécardiologie. Il propose donc que l’on vote à nouveau le principe d’un versement d’une cotisation en 2010 à la FMF-Spé.
SML _ Docteur Clément Roos
Le Docteur Roos rappelle le changement de président à la tête du SML avec de bonnes relations avec le Docteur Jeambrun. Il persiste le problème du soutien à une spécialité de maladie vasculaire. Le Docteur Thébaut rappelle que le SML fait une campagne de recrutement importante au niveau des MEP et sa dernière proposition est de faire un conseil national professionnel de MEP.
UMESPE – CSMF Docteur Jean-François Thébaut
Le Docteur Thébaut rappelle que la plate-forme des revendications du Syndicat a été acceptée pour les cardiologues se présentant sur les listes aux URPS, l’UMESPE a bien défendu les cardiologues dans le problème avec les angéiologues, notamment par l’organisation d’une réunion « au sommet » entre les responsables syndicaux respectifs.
UEMS _ Docteur Grégory Perrard
Le Docteur Perrard rappelle qu’il est important de participer mais que c’est toujours aussi fl ou… Le gros souci pour les Français est la possibilité d’exercer soit en libéral, soit en hospitalier alors que dans les autres pays européens très peu de spécialistes sont installés en ville. ! Plusieurs niveaux d’intérêt de l’UEMS : la validation des actions de FMC à vocation internationale, obtention d’un diplôme qui devrait avoir la même valeur et donc une définition de la durée et du contenu des études de la spécialité « cardiologie », validation des centres de formation des CHU au niveau européen, etc. Mais pour l’instant le plus important et le plus inquiétant pour nous : ce sont les discussions concernant la recertification tous les 5 ans (au lieu de 10 ans) mais l’on ne sait pas exactement ce qu’il y aura : FMC ? examen européen ? qu’est-ce qu’un bon cardiologue ? ce que l’on fait, si l’on est conforme par rapport aux recommandations mais aussi une évaluation par des tiers (infirmières par exemple) et la création d’une plate-forme internet.
Partenariat FNAMOC/SNSMCV – Site patients www.moncardio.org
_ Monsieur Boulmer et Docteur Jean-François Thébaut Le Docteur Thébaut remercie Monsieur Jean-Claude Boulmer, président de la FNAMOC (principale fédération des associations de patients cardiaques et/ou opérés du coeur), qui a assisté depuis le début de la journée à notre assemblée générale, comme lui-même avait été invité à participer à leur propre AG. Monsieur Boulmer a ainsi pu constater que les cardiologues avaient aussi des problèmes liés à la prise en charge des patients. Il rappelle le partenariat entre le SNSMCV et la FNAMOC qui était une proposition du Livre Blanc « Accompagner la nouvelle citoyenneté du patient cardiaque ».
Concrètement il y a eu cette année le développement du site www.moncardio.org. Le principe qui régit nos relations est la coopération en toute transparence et la FNAMOC a donc participé en amont avant le développement du site. Il est apparu indispensable que nos relations réciproques soient formalisées d’où la réalisation d’une charte et la signature d’une convention discutées par les différents CA et validées par les AG en octobre dernier. Cette première collaboration engage actuellement le développement du site internet autofinancé par Cardiologue Presse. Ultérieurement il n’est pas interdit de penser que nous puissions faire appel à des sponsors, mais là encore il faudra faire un choix commun et en pleine transparence. Cette initiative originale entre les patients et les cardiologues a permis d’ouvrir certaines portes institutionnelles, comme celles de l’AFSSAPS par exemple.
Monsieur Jean-Claude Boulmer remercie pour cette invitation qui a été très instructive : « en tant que président d’une fédération de patients et en tant patient moi-même, j’ai l’impression de ne pas être les seuls à avoir des problèmes ! Vos problèmes sont aussi les nôtres et votre avenir est le nôtre ; il faut donc que l’on travaille ensemble. Ce matin on a parlé des ARS, les ARS nous inquiètent aussi nous patients : cela nous évoque la nationalisation de la santé. Que fait-on, nous association de patients ? Soit on ne fait rien, soit on travaille ensemble pour se faire entendre. Lorsque, initialement j’ai proposé à mon conseil notre éventuel partenariat, certains membres n’étaient pas favorables ; il a fallu expliquer et finalement tout le monde se sent prêt car ce partenariat tombe au bon moment. Il faut se battre contre l’Administration qui cherche à faire des économies dans tous les sens. Le site va permettre à certains de nos adhérents d’avoir plus de renseignements sur des points que l’on n’ose évoquer lors d’une consultation ; de même l’éducation thérapeutique est un sujet qui nous intéresse beaucoup. Vous ne connaissez pas le problème des assurances : la convention AERAS “s’Assurer et Emprunter avec un Risque Aggravé de Santé”. On nous dit que nous sommes guéris, mais par contre pour les banques nous sommes toujours des malades et donc des personnes à risque ! On a discuté à nouveau de la mise à jour de cette convention hier encore, mais les assurances ne nous écoutent pas. On a menacé de ne pas signer la nouvelle convention s’il n’est pas fait mention de contraintes pour les banquiers et les assureurs qui font ce qu’ils veulent dans ce domaine. On aura donc besoin de l’appui des médecins dans nos démarches pour que les médecins fassent comprendre qu’un accident de la vie n’est qu’un accident et que les patients guérissent et peuvent vivre comme les autres dans la plupart des cas. »
L’intervention de Monsieur Boulmer est fortement applaudie.
Le Docteur Thébaut a découvert ce problème assurantiel et propose de se pencher sur ce problème et d’accompagner les associations avec notre compétence.
A propos des clubs « Coeur et Santé », Monsieur Boulmer rappelle qu’il ne s’agit pas d’associations de patients, que les buts ne sont pas les mêmes, mais que la FFC est un partenaire actif de la FNAMOC y compris pour la tenue de l’assemblée générale de la FNAMOC. En pratique il serait souhaitable qu’en régions les cardiologues puissent participer aux différentes réunions en tant qu’experts à la demande de la FNAMOC. Il est demandé à la FNAMOC de fournir les coordonnées de chaque responsable régional.
Il est présenté la page d’accueil de www.moncardio.org et il sera demandé à chacun de bien vouloir s’investir dans la rédaction de résumés de pathologies. Une partie polémique toutefois : le forum qui est une vraie demande sur un certain nombre de questions ; bien entendu pas de consultation par internet, mais identification des problèmes et réponses par rubrique ou thématique. Un développement prévu est celui d’une Widget. Les campagnes de la FFC seront relayées sur le site avec l’accord du Professeur Jacques Beaune.
Litiges et contentieux
_ Docteur Vincent Guillot Le Docteur Guillot rappelle que les litiges, actuellement peu nombreux, concernent la CMU et toujours la MAPA car certains cardiologues n’ont pas encore compris qu’il s’agissait d’un acte hors nomenclature. Les cardiologues ne sont pas concernés par les dépassements abusifs : en effet 80 % des cardiologues sont en secteur 1 et les dépassements des cardiologues du secteur 2 sont reconnus comme étant en général très modérés.
Le Docteur Guillot aborde ensuite le problème des pénalités financières dont pourraient être « victimes » les médecins ; ces pénalités ont été créées par la loi du 13 août 2004 et complétées ensuite par les différentes lois de financement de la Sécurité Sociale et par la loi HPST. Les faits concernés concernent essentiellement un avantage injustifié de prestations non réalisées, le non-respect des conditions de prise en charge (nomenclature, utilisation abusive de la feuille d’AT, non-respect du protocole d’ALD, etc.), l’obstacle à l’exercice des activité de contrôle d’un organisme, le non-respect de manière répétitive des formalités administratives, un niveau de prescriptions significativement supérieur à la moyenne régionale ou nationale… Il rappelle les différentes procédures à suivre, mais signale qu’à sa connaissance à ce jour aucun cardiologue n’a été impliqué dans le contentieux des pénalités. Mais cette procédure donne un grand pouvoir aux directeurs de caisse et pourrait se montrer redoutable en cas de situation confl ictuelle (un article est paru dans Le Cardiologue sur ce sujet dans le numéro 329 de février 2010, p. 20 et 21).
Coeurs en forme
_ Docteurs Jean-François Thébaut et Christian Ziccarelli
Le Docteur Thébaut annonce une opération similaire proposée par le directeur de la CNAMTS…, alors que ce projet lui avait été soumis il y a 3 ans !
Le Docteur Thébaut rappelle qu’il s’agissait là de la proposition n° 2 du dernier Livre Blanc, avec l’implication de 1 050 cardiologues volontaires. Cette expérimentation de prévention a été réalisée avec la FFSA (AXA, AGF et SwissLife), l’UMESPE, le Syndicat et l’UFCV.
Le Docteur Ziccarelli rappelle la méthodologie et donne les premiers résultats. Si les cardiologues ont répondu favorablement pour participer à cette expérimentation, du côté des assurés le retour a été plutôt faible : en effet sur 22 972 sollicitations par les 3 assureurs, 1 000 réponses ont été reçues (5 6 à 3 %) et seulement 535 consultations (3,4 à 1,4 %) avec une forte variabilité selon les assureurs.
Sur 535 patients se considérant comme « indemnes » de toutes maladies CV, 6,5 % de pathologies ont été dépistées dans 96 % des cas avec symptômes, 26,9 % avait 2 ou + facteurs de risque et 33 % de propositions de prise en charge par le médecin traitant. Les résultats de cette opération ont été présentés lors d’une séance commune avec la FFC lors des dernières journées européennes de la SFC.
La Parole aux Régions
Un tour de table permet à chaque région d’exprimer les problèmes rencontrés localement. A l’issue de ce tour de table il en ressort quatre points principaux : – le problème de la démographie avec les départs nombreux dans les années à venir des cardiologues libéraux – les autorisations d’activité avec des rapports inégaux – le souhait de la cardiologie d’investir le champ de la prévention – et enfin l’éducation thérapeutique où les cardiologues ont leur place avec l’hypothèque du mode de financement.
UFCV : bilan des actions 2009, DPC – EPPCARD, Plate-forme de disease Management
_ Docteurs Christian Ziccarelli et Elisabeth Pouchelon Le Docteur Ziccarelli remercie tous ceux qui se sont impliqués dans les actions de l’UFCV au cours de l’année2009.
Le Docteur Pouchelon rappelle les activités 2009 : en dehors des séminaires de formation (FAF et OGC et nos partenaires de l’industrie), le site www.ufcv.org qui va évoluer en 2010 et dont la fréquentation est relativement stable et en augmentation cette année (formation en ligne, différentes lettres, les QCM), les fl yers, le compendium, le numéro spécial du journal Le Cardiologue, la participation au Conseil National Professionnel de Cardiologie… Une enquête menée par l’UFCV indique que 80 % des participants aux formations sont satisfaits de celles-ci et que 74 % d’entre elles répondent à leur attente, 49 % des cardiologues se sont engagés pour valider leur EPP avec l’UFCV ; 88 % des cardiologues assistent à 4 jours de formation en moyenne/an ; 75 % continuent à se former par la lecture et seuls 10 % utilisent internet en complément ou préférentiellement. 2 356 cardiologues ont été formés par l’UFCV en 2009.
Pour 2010 en dehors des séminaires conventionnels, il est prévu un partenariat de plate-forme téléphonique avec subvention du FIQCS (sur trois ans), des partenariats avec l’industrie pharmaceutique : un partenariat avec sanofi- aventis sur la régionalisation et la télécardiologie, la poursuite des programmes en cours avec sanofi- aventis et Takeda,le volet cardiologique du DMP.
Cardiologue Presse
_ Docteur Christian Aviérinos/ Docteur Gérard Jullien Le Docteur Aviérinos se félicite que l’indice d’audience du Cardiologue qui a progressé de 6 points en 2009 place le journal au deuxième rang des mensuels (autant pour les libéraux que pour les hospitaliers). De même l’indice de durée de lecture est également en hausse avec une durée moyenne de 27 mn, ce qui nous place, là aussi, au deuxième rang. Le numéro de commission paritaire a été renouvelé pour 5 ans depuis le 31 janvier 2009 (mais réception du courrier en juillet). Il évoque les problèmes d’abonnements qui ne sont pas systématiquement pris par les cardiologues dans certaines régions et demande qu’un effort soit fait d’autant que la presse connaît des problèmes de rentrée publicitaire. Il présente ensuite l’évolution des différentes maquettes et la dernière modification qui date de septembre 2009 (soit 5 changements depuis 1965). L’audience du site www.cardionews.com ne cesse d’augmenter. Le partenariat avec Servier permet pendant trois ans d’assurer les quotidiens en direct des grands congrès internationaux. Une nouveauté en 2009 également avec Servier, la NewsLetter qui paraît chaque mois entre deux journaux. Une perspective pour l’année 2010 : la mise en place du site www.moncardio.org développé avec la FNAMOC qui est actuellement en fin de développement.
En l’absence du Docteur Jullien, il rappelle la parution de 10 numéros du journal au cours de l’année écoulée, avec 10 numéros spéciaux, les Quotidiens de l’ACC, de l’ESC et de l’AHA, la spécifi- cité de la revue avec une partie socioprofessionnelle et une partie FMC. La partie socioprofessionnelle s’est étoffée de nouvelles rubriques (Coup de Coeur du Cardiologue, iPhone….) et la venue d’une nouvelle journaliste : Madame Sanfourche. La partie FMC est toujours bien perçue avec un nombre toujours aussi important de lecteurs.
Le Docteur Thébaut insiste sur l’importance de notre revue qui est lue bien au-delà de la sphère cardiologique et remercie toute l’équipe éditoriale de la qualité de son travail.
Questions Diverses
Aucune question diverse n’étant soulevée, la séance est levée à 18 h 45.
Le Docteur Thébaut remercie une fois encore les présents de leur attention et de leur assiduité. (gallery)

 331 – Christian Ziccarelli – Louis Comfort Tiffany, 1848-1933, fils de Charles Lewis Tiffany (fondateur de la célèbre maison Tiffany & Co. à New-York), se destina d’abord à la peinture. Après quelques années d’études à New-York, il gagne Paris (1868), capitale de l’art occidental et passage obligé pour tout artiste peintre. Il découvre l’orientalisme de Léon-Adolphe-Auguste Belly. Touché par l’exotisme, il se rend au Maroc, en Algérie, en Tunisie et en Egypte (dès juillet 1870). Rentré à New-York, Edward Moore, responsable de la création chez son père, joue un rôle déterminant dans le développement de son goût artistique. « Il l’initie à la philosophie du design, au savoir-faire “nippon” et surtout à l’esprit qui souffle derrière toute création (le mingei), soit le beau dans l’utile, pour rendre l’objet honnête, modeste le moindre ustensile domestique devenant une oeuvre d’art ».
331 – Christian Ziccarelli – Louis Comfort Tiffany, 1848-1933, fils de Charles Lewis Tiffany (fondateur de la célèbre maison Tiffany & Co. à New-York), se destina d’abord à la peinture. Après quelques années d’études à New-York, il gagne Paris (1868), capitale de l’art occidental et passage obligé pour tout artiste peintre. Il découvre l’orientalisme de Léon-Adolphe-Auguste Belly. Touché par l’exotisme, il se rend au Maroc, en Algérie, en Tunisie et en Egypte (dès juillet 1870). Rentré à New-York, Edward Moore, responsable de la création chez son père, joue un rôle déterminant dans le développement de son goût artistique. « Il l’initie à la philosophie du design, au savoir-faire “nippon” et surtout à l’esprit qui souffle derrière toute création (le mingei), soit le beau dans l’utile, pour rendre l’objet honnête, modeste le moindre ustensile domestique devenant une oeuvre d’art ».



 _ « La nouvelle loi n° 2009-879, du 21 juillet 2009, portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires, dite loi HPST, va bien au-delà du domaine hospitalier, elle concerne l’ensemble du champ sanitaire et médico-social. Ses 135 articles sont d’un abord difficile tant le législateur veut être précis, or il est bien trop prolixe. La loi HPST est une grande loi de santé publique : pour ou contre, il est indéniable que chacun sera frappé par la volonté du législateur d’impliquer l’État dans l’offre égalitaire et de qualité des soins. Délibérément non exhaustif, l’auteur considère que la compréhension globale prédomine sur l’étude micro-juridique, certes inévitable, mais actuellement prématurée, puisque les décrets et arrêtés d’application sont loin d’être prêts à être publiés » Cette analyse permettra au lecteur d’envisager tous les prolongements et implications que cette Loi n’a pas fini d’engendrer.
_ « La nouvelle loi n° 2009-879, du 21 juillet 2009, portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires, dite loi HPST, va bien au-delà du domaine hospitalier, elle concerne l’ensemble du champ sanitaire et médico-social. Ses 135 articles sont d’un abord difficile tant le législateur veut être précis, or il est bien trop prolixe. La loi HPST est une grande loi de santé publique : pour ou contre, il est indéniable que chacun sera frappé par la volonté du législateur d’impliquer l’État dans l’offre égalitaire et de qualité des soins. Délibérément non exhaustif, l’auteur considère que la compréhension globale prédomine sur l’étude micro-juridique, certes inévitable, mais actuellement prématurée, puisque les décrets et arrêtés d’application sont loin d’être prêts à être publiés » Cette analyse permettra au lecteur d’envisager tous les prolongements et implications que cette Loi n’a pas fini d’engendrer.