La loi de financement de la Sécurité sociale 2018 a introduit un nouveau mode de financement en santé grâce à son article 51. Celui-ci permet de financer l’expérimentation de nouvelles organisations avant de les déployer au niveau national si elles se révèlent efficientes.
Retour à la newsletter
Concrètement, l’article 51 est un dispositif visant à expérimenter des organisations innovantes grâce à des modes de financements et d’organisation inédits. Il permet de décloisonner le système de santé et d’inciter les acteurs à coopérer. De plus, les expérimentations ont un objectif d’efficience et de meilleure prise en compte de la prévention et de la qualité des soins puisqu’elles doivent améliorer :
- la pertinence et la qualité de la prise en charge sanitaire, sociale ou médico-sociale ;
- les parcours des usagers, via notamment une meilleure coordination des acteurs ;
- l’efficience du système de santé ;
- l’accès aux prises en charge (de prévention, sanitaire et médico-sociales).
Une expérimentation peut durer au maximum 5 ans. Son périmètre est déterminé par les porteurs du projet. Il n’existe aucune restriction quant au statut juridique de ces derniers : associations d’usagers, établissements de santé, professionnels de santé, organismes complémentaires, collectivités territoriales, entreprises, fédérations, syndicats… peuvent déposer un dossier d’expérimentation.
Au terme de la durée prévue de l’expérimentation, celle-ci est évaluée pour décider de son passage dans le droit commun.
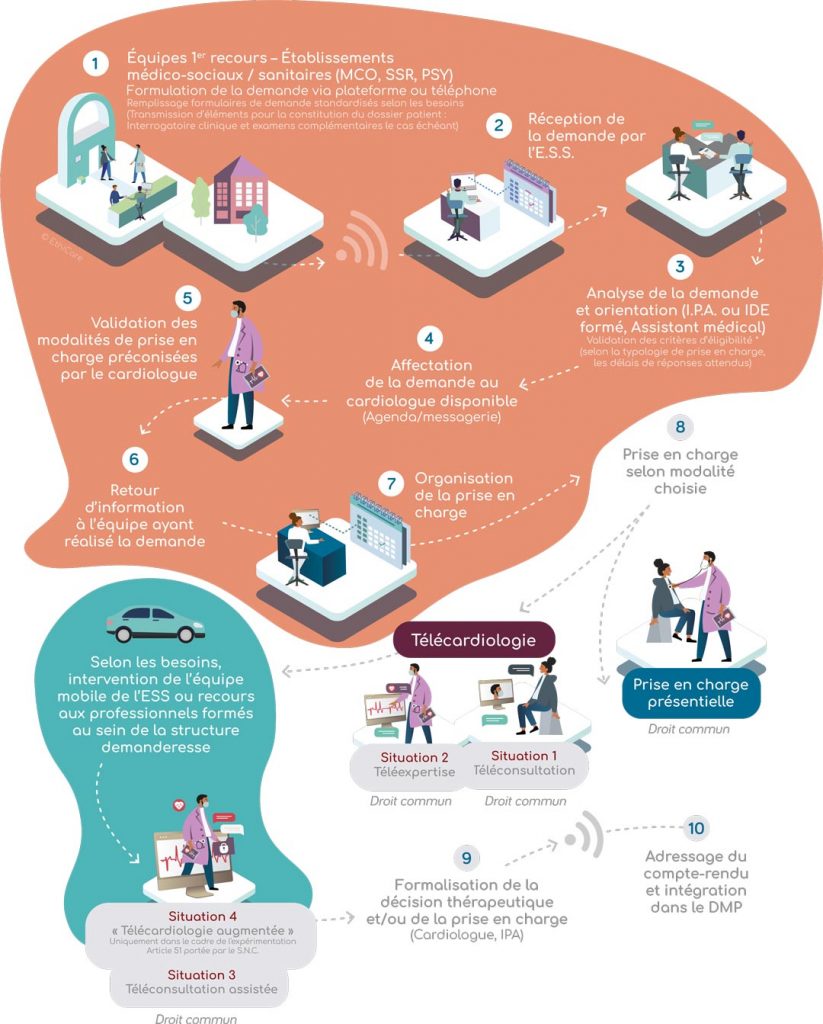
Plusieurs expérimentations ont été autorisées en cardiologie depuis 2018
Structures Libérales Légères (SLL) pour la rééducation des patients coronariens et insuffisants cardiaques
Mettre en place une expérimentation de structures libérales légères (SLL) pour la rééducation des patients coronariens et insuffisants cardiaques. La structure libérale légère est une organisation souple, en lien avec le médecin traitant et les établissements de santé, permettant une prise en charge pluri-professionnelle, flexible et sur le long terme des patients nécessitant une réhabilitation cardiaque.
CARDIO+ – Équipes de soins spécialisés en cardiologie et Télémédecine
Structurer et participer à la prise en charge coordonnée, entre les acteurs de soins, des parcours de soins et de santé des pathologies cardiovasculaires.
CECICS – Parcours des patients insuffisants cardiaques sévères en Ile de France
Mettre en place une cellule d’expertise et de coordination pour l’insuffisance cardiaque sévère, au sein de l’hôpital, pour assurer la coordination, la télésurveillance et l’optimisation thérapeutique par transfert de compétence. Les objectifs poursuivis sont de diminuer la mortalité, d’améliorer le repérage de la fragilité, de diminuer les hospitalisations, et d’améliorer la satisfaction et la qualité de vie des patients
WALK HOP – Télé-réadaptation cardiaque, un nouveau mode de réadaptation cardiaque hors les murs des SSR
Déployer des programmes de télé-réadaptation cardiaque sur 16 jours après un bilan initial en hôpital de jour SSR pour des patients coronariens stabilisés après un accident aigu et avec un risque de réadaptation faible (score RARE≥2).
READ’HY – Programme de Réadaptation cardiaque connecté : le futur
Déployer un programme de réadaptation cardiaque de 10 semaines avec un suivi à distance et une évaluation hebdomadaire en présentiel.
EVA CORSE – programme de réadaptation cardiaque en région Corse
Mettre en place un programme de réadaptation cardiaque au plus près des patients en s’appuyant sur les SSR et les équipes de soins primaires en mobilisant un mode de financement forfaitaire intégrant une prime d’efficience et de qualité.
En savoir plus sur l’article 51 et les modalités d’activation du dispositif
Santé.gouv

© fr.depositphotos – AndreyPopov