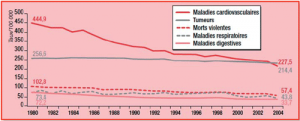
Bien que l’évolution de la prise en charge de l’infarctus ait permis une forte réduction de la mortalité, encore marquée depuis 2000, 15 % des quelques 100 000 infarctus décèdent chaque année en France, 10 % à la phase aiguë – dont 3 % avant l’arrivée à l’hôpital – et 5 % lors de la première année. Réduire encore cette mortalité est possible, notamment en améliorant l’ensemble de la filière de prise en charge du patient, depuis l’appel au SAMU jusqu’à la prévention secondaire post infarctus. C’est pourquoi les cardiologues se sont impliqués, avec les médecins urgentistes et généralistes, dans un groupe de coopération pour l’amélioration de la prise en charge de l’infarctus du myocarde, sous l’égide de la Haute Autorité de Santé. Ce groupe de coopération s’est fixé comme objectif de favoriser la mise en oeuvre des recommandations de pratique clinique par l’ensemble des acteurs, et permettre l’évaluation des prises en charge dans les différents parcours de soins.
Pour cela, une étroite coopération entre les acteurs de la cardiologie et de la médecine d’urgence dès les signes d’alerte doit permettre de proposer au patient une prise en charge optimale, dont une reperfusion coronaire au plus vite, par thrombolyse ou par angioplastie selon les délais de transfert. L’appel au SAMU avec un transfert direct en unité de soins intensifs avec coronarographie constitue la filière d’urgence optimale à mettre en place. L’évaluation de cette filière est indispensable à l’amélioration de l’organisation, et il s’agit notamment de mesurer la qualité de la prise en charge proposée, dont les pourcentages et délais de reperfusion coronaire. La phase hospitalière, la sortie et la prise en charge post infarctus par les cardiologues doivent aussi s’articuler avec une prise en charge optimale par le médecin traitant. Pour évaluer l’ensemble du parcours du patient présentant un infarctus (SCA ST+), depuis les signes d’alerte jusqu’à la prise en charge post infarctus, le groupe de coopération a défini de façon consensuelle, avec l’accompagnement de la HAS, un socle commun d’indicateurs de pratique clinique pour l’ensemble du parcours de soins du patient. Ce groupe de coopération a réuni, pour les spécialités de médecine d’urgence, de cardiologie hospitalière et ambulatoire et de médecine générale les expertises scientifique et de pratique clinique, notamment au travers des sociétés savantes, des collèges professionnels, des praticiens de terrain et responsables de registres. Une série de réunions sur 2007-2008 a permis d’élaborer, sur la base de la littérature et des indicateurs déjà utilisés, 30 indicateurs de pratique clinique. La cohérence avec les indicateurs de comparaison interétablissements mesurés dans le cadre de la certification des établissements de santé a été assurée.
Ces indicateurs de pratique clinique proposés comportent 7 indicateurs pour la phase aiguë préhospitalière et hospitalière, 6 indicateurs pour la phase post-aiguë hospitalière et sortie, et 17 indicateurs pour la phase ambulatoire post-infarctus allant jusqu’à 1 an (cf. tableau page suivante). Chaque discipline a retenu un nombre limité d’indicateurs pour suivre l’amélioration des pratiques dans son domaine. Les groupes de praticiens et équipes soignantes conservent la possibilité de créer et de recueillir d’autres critères plus spécifiques à leur réalité d’exercice, organisationnelle ou géographique, choisis pour l’amélioration et l’évaluation de leurs pratiques. Dès avril, un espace dédié à l’infarctus du myocarde sur le site de la HAS (www.has-sante.fr) va mettre à disposition des équipes ces indicateurs assortis des fiches et éléments nécessaires à leur recueil, des exemples d’expériences cliniques d’amélioration des pratiques sur l’infarctus (registres de pratiques, enquêtes, audit de dossier, mise en place de protocoles…), ainsi que les références essentielles sur le sujet. Une journée thématique d’échanges entre disciplines sera organisée par la HAS fin 2009. Un bilan d’étape sur les pratiques de prise en charge de l’infarctus en France, les priorités d’amélioration et les actions en cours et à venir sera présenté en conférence de presse avec les représentants de la Cardiologie et de la Médecine d’Urgence le 2 avril prochain.
Armelle Desplanques-Leperre, Linda Banaei, Marie Erbault et Nathalie Riolacci (Haute Autorité de Santé), Nicolas Danchin (Société Française de Cardiologie), Pascal Guéret (Conseil National Professionnel de Cardiologie, Société Française de Cardiologie), Jean-François Thébaut (Conseil National Professionnel de Cardiologie, Union de Formation et d’évaluation en médecine CardioVasculaire) et le Groupe de coopération pour l’amélioration de la prise en charge de l’infarctus du myocarde (Groupe de coopération – Contributeurs : Dr François-Xavier Ageron, urgentiste, RENAU, Annecy ; Dr Sophie Bataille, urgentiste, E MUST CARDIO-ARHIF, Paris ; Dr Loïc Belle, cardiologue, RENAU, SFC, Annecy ; Dr Jean-Michel Bunel, généraliste, Maronne ; Dr Florence Canouï-Poitrine, médecin épidémiologiste, Lyon ; Dr Sandrine Charpentier, urgentiste, RESCA 31, Toulouse ; Pr Cyrille Colin, médecin épidémiologiste, CEPPRAL, Lyon ; Pr Yves Cottin, cardiologue, RICO, Dijon ; Pr Nicolas Danchin, cardiologue, SFC, Paris ; Pr Jean-Marc Davy, cardiologue, SFC EPP, CNPC, Montpellier ; Dr Valérie Debierre, urgentiste, SFMU, Nantes ; Dr Jean-Louis Ducassé, urgentiste, CFMU, Toulouse ; Dr Antoine Duclos, médecin épidémiologiste, CEPPRAL, Lyon ; Dr Marc Ducros, généraliste, CMRE, Reims ; Dr Annabel Dunbavand, conseiller médical, centres de santé FNMF, Paris ; Dr Carlos El Khoury, urgentiste, RESCUE, Vienne ; Dr Patrick Goldstein, urgentiste, SFMU, Lille ; Mme Delphine Hernu, chef de projet pathologie cardiovasculaire, centres de santé, FNMF, Paris ; Dr Étienne Hinglais, urgentiste, CFMU, Paris ; Dr Thierry Laperche, cardiologue, Saint-Denis ; Dr Yves Le Noc, généraliste, Groupe ALD, Nantes ; Dr Olivier Mayer, généraliste, Strasbourg ; Mme Géraldine Meret, chef de projet pathologie cardiovasculaire, centres de santé FNMF ; Dr Gilles Morel, généraliste, CNGE, Dijon ; Dr Agnès Ricard-Hibon, urgentiste, SFMU, Clichy ; Pr François Schiele, cardiologue, RESCAU, Besançon ; Dr Louis Soulat, urgentiste, Registres, Châteauroux ; Pr Philippe- Gabriel Steg, cardiologue, CARDIO-ARHIF, Paris ; Dr Jean-François Thébaut, cardiologue, UFCV, CNPC, Paris ; Dr Christian Ziccarelli, cardiologue, UFCV, Orléans. Démarche participative : CEPPRAL, CFMU, CHEM, CNGE, CNPC, FMC n° 1, FNMF, LORFOMEC, RSSMG, SFC, SFDRMG, SFMG, SFMU, SFTG, UFCV, UNAFORMEC et représentants des registres CARDIO-ARHIF, E MUST, RENAU, RESCA 31, RESCAU CARDIO, RESCUe, RICO. HAS : Coordination – Unité Programmes Pilotes – Améliorer les Pratiques : Dr Armelle Desplanques-Leperre, responsable ; chefs de projet : Dr Thierry Rusterholtz, Mme Marie Erbault, Dr Linda Banaei, Dr Nathalie Riolacci, Dr Sandrine Buscail. Et Pr Laurent Degos, président du Collège de la HAS, Dr Bruno Bally, Dr Emmanuel Corbillon, M. Frédéric Bousquet, Dr Philippe Cabarrot, Dr Jean Carlet, Pr Jean-Michel Chabot, Dr Christine Gardel-Coudert).
|
Pascal Guéret (SFC) : une dynamique commune
| |Pascal Guéret, Président de la Société Française de Cardiologie, se réjouit sur le fond et sur la forme du travail auquel vient d’aboutir le « groupe de coopération » réuni à l’initiative de la Haute Autorité de Santé, chantier auquel ont donc participé une trentaine de représentants de la chaîne de prise en charge de l’infarctus qui reste grevé d’une mortalité relativement élevée. L’aval hospitalier, notamment, nourrit la curiosité de M. Guéret, moins connu que la phase préhospitalière plus largement explorée.
Définir des critères partagés d’une prise en charge optimale à toutes les étapes de la filière répondait, à l’entendre, à un authentique besoin et le résultat s’avère probant avec « 30 critères concrets, à la fois simples et précis », en tout cas parfaitement applicables en routine depuis les urgences jusqu’au suivi à un an en passant par la phase aiguë.
Reste – et c’est le chantier que le président de la SFC entend ouvrir rapidement avec Jean-François Thébaut et Christian Ziccarelli (respectivement président du Syndicat et de l’UFCV) – à permettre « la vérification de tous ces critères ». Registre ou observatoire ? La question n’est pas encore définitivement tranchée mais la détermination est manifeste : « Les deux composantes de la spécialité, hospitalière et libérale sont dans une démarche commune » et qui devra le rester au moment de passer en mode opérationnel.|
———————- |
J.-F. Thébaut (SNSMCV). Améliorer la qualité des soins : des indicateurs à la pratique
| |Sous l’impulsion de l’HAS, le Conseil National Professionnel de Cardiologie va initier une nouvelle phase opérationnelle de la dynamique d’amélioration de la qualité des soins. Ainsi, selon les termes de la convention de partenariat signée le 19 décembre 2008 avec l’HAS, le CNPC s’est donné comme projet de colliger les indicateurs de qualité de prise en charge des SCA, afin d’en extraire « les chiffres repères » qui permettront de déterminer les actions concrètes à mettre en oeuvre pour améliorer la qualité de prise en charge des infarctus du myocarde puis de mesurer cette amélioration. Dans un premier temps l’ambition du CNPC est de tester la faisabilité du chaînage entre la phase hospitalière et la phase ambulatoire à partir du registre de la SFC existant, FAST MI, piloté par le professeur Nicolas Danchin. Puis dans un second temps d’initier un nouveau registre impliquant les trois phases pré-hospitalière, hospitalière et ambulatoire dans lequel nous avons la volonté d’impliquer non seulement toutes les composantes de la profession cardiologique, mais aussi en amont celles de nos confrères.| ———————- _ _ _ _ |
Indicateurs de pratique clinique
| |_ « Ensemble, améliorons la prise en charge de l’infarctus du myocarde. » | —————– Phase aiguë préhospitalière et hospitalière _ (urgentiste et/ou cardiologue) |1. Taux de mise en oeuvre d’une stratégie de reperfusion.| |2. Délai de réalisation de l’angioplastie.| |3. Délai de réalisation de la thrombolyse.| |4. Taux de traitement approprié par antiagrégant plaquettaire.| |5. Taux de traitement antalgique.| |6. Taux d’orientation directe en USIC avec cathétérisme 24 h/24 h.| |7. Taux de recours au 15 en première intention.|
—————— Phase post-aiguë hospitalière et sortie _ (urgentiste et/ou cardiologue) |8. Taux d’évaluation de la fonction ventriculaire gauche.| |9. Taux de traitement approprié par bêtabloquant à la sortie.| |10. Taux de traitement approprié par antiagrégant à la sortie.| |11. Taux de traitement approprié par statine à la sortie.| |12. Taux de traitement approprié par inhibiteur de l’enzyme de conversion à la sortie.| |13. Taux de prescription d’arrêt du tabac pour les patients tabagiques.| ——————- Phase ambulatoire post-infarctus _ (médecin généraliste et/ou cardiologue) | Première consultation | |14. Taux de recherche de douleur thoracique et/ou de prise de nitrés.| |15. Taux d’information pour le recours au 15.| |16. Taux de mesure de la pression artérielle.| |17. Taux de tolérance et d’observance au traitement BASI (*).| |18. Taux de suivi de l’exposition au tabac.| |19. Taux d’information sur la nécessité d’une activité physique régulière.| ——————– | Deuxième consultation | |20. Taux de patients pratiquant une activité physique régulière.| |21. Taux de réalisation de réadaptation cardiaque.| |22. Taux de réalisation du bilan lipidique et glucidique.| —————— | Ã 1 an post-infarctus | |23. Taux de traitement approprié par bêtabloquant à un an.| |24. Taux de traitement approprié par aspirine à un an.| |25. Taux de traitement approprié par clopidogrel à un an.| |26. Taux de traitement approprié par statine à un an.| |27. Taux de traitement approprié par inhibiteur de l’enzyme de conversion à un an.| |28. Taux d’évaluation du suivi d’une alimentation équilibrée.| |29. Taux de correspondance médecin traitant/cardiologue.| |30. Taux de mortalité post-infarctus à 30 jours.| | (*) BASI : Bêtabloquants, Antiagrégants plaquettaires (aspirine et/ou clopidogrel), Statines, Inhibiteurs de l’enzyme de conversion. | _ _ _ _
 (gallery)
(gallery)









 (gallery)
(gallery)



 _ Figure 0
_ Figure 0 _ Figure 0 bis
_ Figure 0 bis _ Figure 1
_ Figure 1 _ Figure 2
_ Figure 2 _ Figure 3
_ Figure 3 _ Figure 4
_ Figure 4 _ Figure 5
_ Figure 5 _ Figure 6
_ Figure 6
 (gallery)
(gallery)